院長の石川(産婦人科専門医)です。
皆さんは卵巣という臓器を知っていますか?
卵巣は子宮・卵管と並び女性を象徴する臓器の1つです。なかでも卵巣は、女性ホルモンを放出する働きを持っており、最も女性らしい臓器と言っても過言ではありません。
また、受精・妊娠を経て1人の人間になる可能性を持つ細胞である「卵子」を保有している、非常に神秘的な臓器でもあります。
しかし、卵巣が女性にしかない臓器だということは知っていても、実際どのような役割を果たしているかはなかなか分からないところだと思います。
今回はこの卵巣の働きについて、わかりやすく解説していきます。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
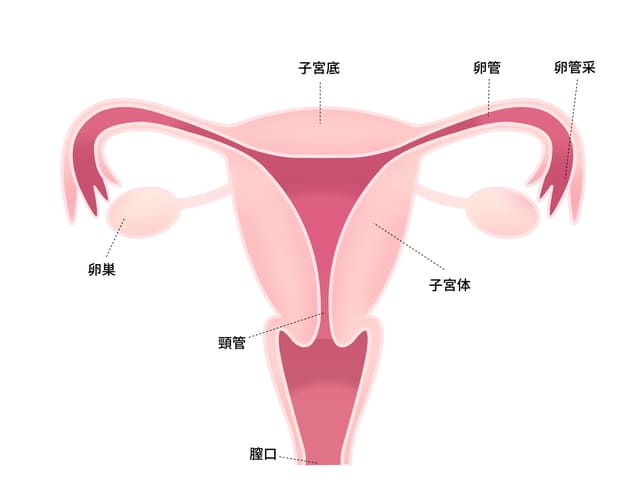
卵巣はどこにある?
卵巣は骨盤内の臓器です。
骨盤内の中央に子宮が位置しており、その左右に1つずつ、左右対称に存在しています。高さでいうと臍の高さよりも下、恥骨よりも少し上あたりでしょうか。
大きさは成人女性で長さ約2.5~4cm、幅約1~2cm程です1)。重さも5~6gと非常に軽く、非常に小さいのが分かります1)。
卵巣は、子宮および骨盤の壁との間に、それぞれ靭帯を介して接続しており、ハンモックのようにぶら下がっている状態で存在しています。
卵巣の役割

卵巣は非常に小さい臓器ですが、女性の体の中で非常に重要な役割を果たしています。
卵巣の役割は大きく分けて2つあります。それは、
- ①子孫を残すために必要な卵子を貯蔵し、成熟・排卵させる
- ②女性ホルモンを分泌する
の2つです。
健康な女性では1か月に1回月経(生理)が来ます。これは卵巣だけでなく、脳にある視床下部や脳下垂体、そして卵巣が密接に連携し合い、
- 卵子の成熟・排卵
- 女性ホルモンの(月経周期に合わせた周期的な)分泌
の2つの現象が同時進行で起こる非常に複雑な現象なのです。
この後、それぞれの卵巣の役割について詳しく解説していきます。
卵子を生成・熟成する
卵子の生成は、胎児の頃から始まっていますが、卵子が熟成するのは月経周期の中で排卵が起こる直前であり、その期間には長い隔たりがあります。
まず、妊娠7~8週頃(つまりまだ母親の胎内にいる頃)に、胎児の体内で卵巣ができ始め、その中で卵子の元となる細胞「卵母細胞」が卵巣の中で作られ始めます1)。
妊娠4か月頃には、この卵母細胞が扁平な細胞に取り囲まれ、袋状の構造ができ始めます。これを「原子卵胞」といいます1)。
この原子卵胞は、妊娠7か月頃までに1次卵胞、2次卵胞と名前を変えて成熟していきます。さらに成熟していくものもありますが、多くの場合、思春期を迎えるまでは2次卵胞のままで成熟はストップしています1)。
このように、女性の体では産まれる前から将来子孫を残すための卵子の生成・熟成の過程が始まっているのです。
思春期に入ると、第二次性徴の現象の1つとして月経がはじまります。初めて月経を経験することを初潮といい、平均12歳で起こります1)。
月経とは、排卵が起きた後に一定期間(多くの場合は約2週間)に妊娠が成立しなかった場合、子宮の内膜が剥がれ落ちて出血として自覚する現象のことですが、その前段階で卵胞・卵子の成熟というプロセスが生じています。
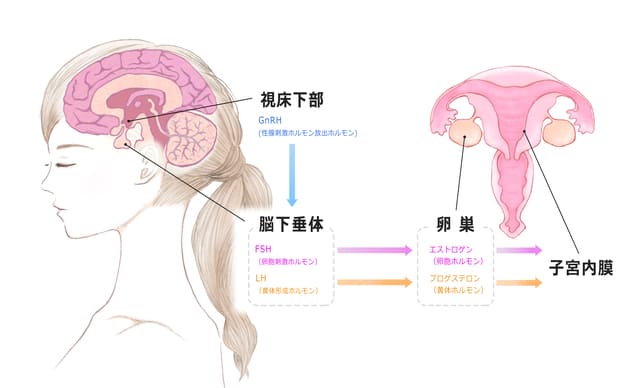
思春期になると脳の視床下部からゴナドトロピン放出ホルモン(GnRH)の分泌が始まり、GnRHはさらに脳下垂体を刺激してそこから卵胞刺激ホルモン(FSH)、黄体刺激ホルモン(LH)の分泌を促進します。
このFSH、LHのことを総称して「ゴナドトロピン」と呼びます。
脳下垂体から分泌されるこの2つのホルモンのうち、FSHが2次卵胞に作用し、卵胞の成熟・増大を促進します。同時に、卵胞の中に入っている卵母細胞が卵子を作るために必要な細胞分裂である「減数分裂」を開始します1)。
このようにして、排卵直前の卵胞と、その中の卵子の成熟が生じます。この過程で、卵子も精子と出会ったときに受精することができる状態に変化します。
卵胞が十分に増大・成長し、直径約20mmに達すると、LHサージというLHのピーク状の急激な上昇(分泌)・下降が起き、これがきっかけとして卵胞の壁が破れ、卵巣の表面から卵子がお腹の中に飛び出します。この現象が排卵です。
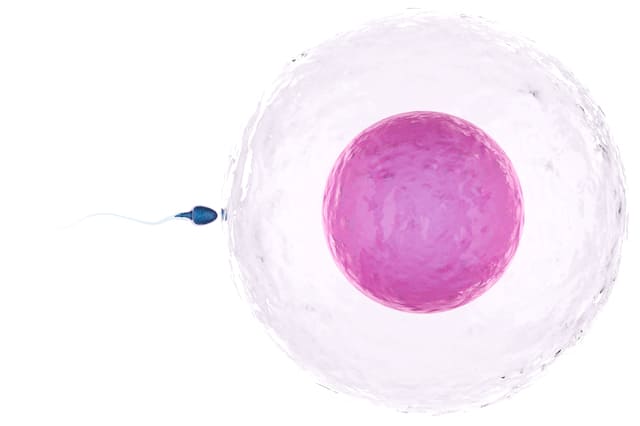
排卵した卵子を卵管がキャッチし、卵管の中で精子と出会い、受精が起こり受精卵となります。その後、受精卵が子宮の中に移動して着床することで、妊娠に至るのです。
卵子の数は妊娠5~6か月頃に最大となり、約700万個にのぼるとされていますが、その後、数が自然に減少し、出生時には約200万個、思春期には20~30万個になるといわれています。
その後、長い人生を経て、卵子の数は減少の一途をたどります。
1回の月経で排卵される卵子は1個ですが、それと同時に約50個の卵子が自己消滅しているといわれています1)。
日本人女性の多くは約50歳で閉経に至りますが、その頃にはほぼ全ての卵子が卵巣から消失しているといわれています1)。
卵巣で分泌する性ステロイドホルモン
卵巣は、先に述べたように子孫を残すための卵子を成熟・排卵させる以外に、女性ホルモンを分泌する働きも持っています。
卵巣が分泌する女性ホルモンは大きく分けて
- エストロゲン
- プロゲステロン
があります。これらのホルモンについて解説していきます。
〇エストロゲン
エストロゲンは、別名卵胞ホルモンとも呼ばれ、名前の通り卵胞から放出されるホルモンです。
「卵子を生成・熟成する」でも述べたように、卵胞は脳下垂体からのFSHの作用で大きくなりますが、エストロゲンは卵胞が大きくなればなるほどそこから放出される量が多くなります。
エストロゲンの主な作用は、子宮内膜を増殖させ、厚くすることです。
子宮内膜は、受精卵にとって着床するためのふかふかのベッドのようなもので、厚みが増してふかふかになればなるほど落ち着いて着床することができます。
卵胞が大きくなるということは、排卵に近づいているということであり、排卵に近づくほどエストロゲンの分泌量が増える→子宮内膜がよりふかふかになり、受精卵が着床する環境が整ってくる、というわけです。
エストロゲンの他の作用としては、
- 皮膚のコラーゲン合成促進
- 骨量の維持
- LDLコレステロール(悪玉コレステロール)の低下
- 動脈硬化抑制
などがあります。
閉経して更年期に入ると、卵巣からのエストロゲンの分泌がほとんどなくなってしまいます。更年期を過ぎるとしわが増えたり、骨粗鬆症、脂質異常症、動脈硬化などが起きやすくなるのはこのためです。
女性ホルモンというと、一般的にこのエストロゲンのことを指します。女性ホルモン=女性の特徴を形づくるホルモン=エストロゲンと考えると、理解しやすいかと思います。

〇プロゲステロン
プロゲステロンとは、別名黄体ホルモンと呼ばれます。
黄体とは、排卵し卵子を放出した卵胞が変化してできる卵巣にみられる構造です。この黄体が、エストロゲンとともに分泌しているホルモンがプロゲステロンです。
プロゲステロンの重要な役割は、
- 子宮内膜を受精卵にとって着床に適した状態に変化させる。
- 子宮内膜を子宮につなぎ留めておく。
の2つです。
排卵後は受精、着床が起こり妊娠が成立する時期であるため、それらをサポートする役割を担うホルモンと考えるとわかりやすいです。
しかし、この黄体の寿命は、一般的に2週間程度です。徐々に退縮していき、エストロゲン、プロゲステロンを分泌しなくなってしまいます。
この時、プロゲステロンの分泌が低下することにより、②の子宮内膜をつなぎ留める働きがなくなってしまうため、子宮内膜は子宮から剥がれ落ちて子宮の外に出てきます。これが、月経血の正体です。
このようなメカニズムで、子宮内膜は1か月に1回、子宮から剝がれて出てくる→排卵の時期に向かって新しく作られる、というサイクルにより、常にリフレッシュされています。
一方、受精卵が着床し妊娠した場合、妊娠により黄体が活性化し続けるため、黄体は退縮せずに残り続けます。そして黄体がプロゲステロンの分泌を続けることにより、妊娠が維持されます。
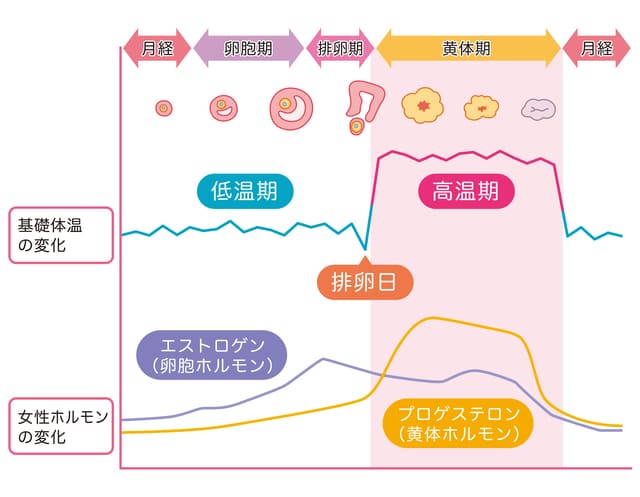
その他のプロゲステロンの役割として、
- 体温を上昇させる。
- エストロゲンとともに乳腺組織を増殖させる。
などがあります。
月経周期のチェックの一環として行われる基礎体温測定で、排卵後に体温が高くなるのは、プロゲステロンの作用によるものです。
また、月経前に乳房が張る感じが強くなるのも、エストロゲンとプロゲステロンがともに乳房にも作用をもたらし、乳汁をつくる器官が一時的に発達するためです。
卵巣から発生する卵巣がん
ここまで卵巣の大きな2つの役割について解説してきました。
卵巣は非常に小さい臓器にもかかわらず、女性を女性として特徴づけるための非常に重要な役割を果たしています。また、排卵や月経を毎月起こし、非常にダイナミックな臓器ともいえます。
非常に重要、かつ、さまざまな働きを持つことをおわかりいただけたかと思います。
しかし、このような卵巣にも病気が発生することがあります。その代表的なものが「卵巣がん」です。卵巣がんは、卵巣にできる腫瘍のうち、約10%程を占めるといわれています1)。
卵巣がんは、他の臓器に出来るがんと比較して大きな違いがあります。それは、
- 種類が非常に多い。
- 自覚症状が乏しく、早期発見が難しい。
という2点です。
卵巣を構成する組織には、卵巣表面を覆っている表層上皮、卵子のもとになる胚細胞、性ホルモンを産生する性索間質の3つに大きく分かれます2)。
卵巣がんを含む卵巣腫瘍は、これら全ての組織から発生し、発生する組織ごとにいくつもの種類があります。また、中には性ホルモンを産生するタイプの卵巣腫瘍、卵巣がんもあります。
以上より、卵巣がんは非常に多くの種類が存在することが特徴であり、卵巣がんの治療を行う場合はどの種類のものかを見極めることが重要になってきます。
また、卵巣がんになるとだんだん卵巣が腫れて大きくなってきますが、卵巣は骨盤の奥深くに存在する臓器であるため、初期の段階では症状が乏しいのが特徴です。

がんが大きくなり、進行するにつれ卵巣そのものが非常に大きくなってお腹を圧迫することがあります。また、がんの組織が卵巣から腹腔内(お腹の中)に散らばって炎症を起こし、「腹水(ふくすい)」という水がお腹の中に大量に溜まることもあります。
このように腹水が溜まると、腹痛やお腹が出てきた、少し太ったといったような症状が出現します。しかし、この段階では、がんがかなり進行してしまっている場合が多いです。
卵巣がんは症状が出にくく、多くの方が卵巣がんと判明した頃にはかなり進行してしまっていることになり、注意が必要ながんです。実際、進行してしまっている患者さん(Ⅲ期およびⅣ期)の割合は63%にのぼると言われています1)。
卵巣がんの死亡率

1年あたりの卵巣がんの罹患数(新たに診断される人数)は、約13,000人(2018年)で、女性特有のがんの中では乳がん(約94,000人)、子宮体がん(約17,000人)に次いで多い数となっています3)。
卵巣がんの罹患数は1975年では約2,000人であったのに対し3) 、2014年では約10,000人を超えており5) 、年々増加傾向です。
1年あたりの卵巣がんによって亡くなる方の数は、約4,900人(2020年)であり、こちらも増加傾向です。女性特有のがんの中では、乳がん(約14,500人)に次いで2番目に多い数となっています3)。卵巣がんは、乳がんや子宮のがんと比べて、死亡率が高いことがうかがえます。
卵巣がんの罹患率が最も高い年齢は、閉経後である50-60代であり、次が70-80代となっています(2018年)3)。しかし、数は少ないものの10-30代でも罹患することもあります3)。
年齢別の死亡率も若年では非常に低く、30代前半では人口10万人に対し0.4人ですが、年齢が上がるにつれて徐々に増加し、50代前半では9.6人、80代前半では17.7人に上昇します3)。
海外との比較はどうでしょうか?
2020年の日本の10万人当たりの卵巣がんの罹患率は16.9人です6)。
一方、欧米各国はイギリス17.6人、ドイツ16.9人、イタリア17.3人、フランス15.8人、アメリカ14.2人、カナダ14.7人と、日本と同程度またはそれより低い国もあります6)。
他のアジアの国との比較では、中国7.8人、韓国10.8人、タイ12.5人、ベトナム2.9人と、アジアの中でも日本は卵巣がんの罹患率が高い国となっています6)。

これは何を意味するのでしょうか?
卵巣がんのリスク因子には以下のようなものがあります7)。
- 初経が早い
- 未産婦(出産経験がない)
- 閉経が遅い
- 肥満(食事の欧米化)
- 年齢
卵巣がんの罹患率は、年々上昇傾向です。ここ数十年の間、高齢化社会が進んだこと、食事が欧米化し食生活が大きく変化したことにより、卵巣がんの罹患率は上昇してきているのかもしれません。

更年期って卵巣が関係しているって本当ですか?

40~50代の女性によくみられる更年期障害は、卵巣機能低下によるものです。
卵巣は、一般的に40代半ば~後半から徐々に機能が低下してきます。その症状として、規則的に来ていた月経が不順になる(間隔が長くなる、短くなる、またはその両方)、更年期症状(ホットフラッシュ、動悸、めまい、ふらつき、イライラ、気分の落ち込みなど)があります。
これらは卵巣からのエストロゲンが欠落することによる症状です。
卵巣機能が低下しきって完全になくなると、月経が全く来なくなります。
1年間月経が来ない場合、閉経と診断します。日本人の平均の閉経年齢は50.5歳と言われています1)。
上記の更年期障害が強く、生活に支障をきたす場合は、治療を行います。一般的に、女性ホルモンを補うホルモン補充療法、漢方療法などが行われます。
どのような治療を行うかは、1人1人状態が異なりますので、主治医の先生との相談が必要となります。
卵巣がんの予防や早期発見は可能ですか?
明確な卵巣がんの予防法や早期発見法は、残念ながらまだ確立されていません。
この検査をすれば大丈夫、というものも現時点ではありません。
「気になる症状があれば、早めに婦人科を含めた医療機関を受診する」
これが現時点での最大の早期発見への近道であると思います。
・太った、お腹が出てきた
・履けていたズボンが入らなくなってきた
・下腹部が痛む
などの症状がある場合は、早めに産婦人科を含めた医療機関を受診しましょう。
また、家系内に乳がん、卵巣がんはもちろんのこと、大腸がん、膵がん、前立腺がんの方がいる場合、自身の卵巣がんリスクが高まります8)。
このような方は特に注意して、症状があれば早期に医療機関を受診しましょう。
産婦人科を受診した場合、どのような検査をするのですか?

まずは、内診や膣からの超音波検査(経膣超音波検査)などを行い、子宮と卵巣の状態を確認します。
卵巣が大きく腫れていて、お腹の中に腹水が溜まっているなど卵巣がんを疑う所見があれば、MRI検査やCT検査、血液検査による腫瘍マーカー測定を追加します。
MRI検査は、主に子宮や卵巣の状態を詳細に把握するために用いられます。
CT検査では、主にがんの広がりや他の臓器への転移がないかを確認します。
腫瘍マーカー測定では卵巣がんで上昇することの多いマーカーの数値が上昇していないかを確認します。
これらの検査により、卵巣がんの進行期の推定、治療方針の決定を行います。
ただし、これらの検査はあくまで一般論です。
当然、1人1人状態は異なりますし、卵巣が腫れていても必ずしも卵巣がんではなく、良性の卵巣腫瘍という場合もあります。
説明した検査を必ず行うとも限りませんし、ここで説明していない検査を行う場合もあります。
どのような検査・治療を行うかは、主治医の先生との相談が必要になります。
まとめ
卵巣は非常に小さい臓器ですが、女性にとって非常に重要な役割を果たす臓器です。
卵巣のこと、卵巣がんをはじめとする卵巣の病気のことについて理解することにより、健康意識が高まるとともに何か体の不調があっても落ち着いて考えたり、病院を受診したりできると思います。
何かあればいつでも気軽に相談できる、かかりつけの産婦人科を作っておくことも重要です。
参考文献
- プリンシプル産科婦人科学 1婦人科編. 第3版. 武谷雄二. 上妻志郎ら. メジカルビュー社. 2014年.
- 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン. 第2版. 日本婦人科腫瘍学会著. 2016年.
- がん情報サービス. がん種別統計情報. 卵巣. https://ganjoho.jp/reg_stat/statistics/stat/cancer/19_ovary.html
- 公益社団法人 日本対がん協会. 正しい知識の普及啓発 . がんの部位別統計.
- 卵巣癌・卵管癌・腹膜癌治療ガイドライン. 2020年版. 日本婦人科腫瘍学会編. 金原出版
- 国際がん研究機関(IARC). https://gco.iarc.fr/
- 一般社団法人. 日本女性心身医学会. 一般のみなさまへ. 女性の病気について. 卵巣癌. https://www.jspog.com/general/details_86.html
- 遺伝性乳癌卵巣癌診療ガイドライン. 2021年版. 日本遺伝性乳癌卵巣癌総合診療制度機構編