院長の石川(産婦人科専門医)です。
子宮内膜症の主な症状は、生理痛・月経痛です。
多くの女性が生理痛・月経痛を経験しているかと思いますが、その中で定期的に病院を受診している方はどれくらいでしょうか。調査によると実は1割くらいと、かなり少ないということが分かっています1) 。
生理は毎月のことで、毎回学校や仕事、大事な用事を休むわけにいかず、市販の鎮痛薬などで耐えている方が多いのが現状です。生理痛がひどい状態で、生活に支障がでるものを月経困難症と言います。
この月経困難症は、子宮内膜症の予備軍と言われています。予備軍の状態で治療を行うことができれば、症状も改善し、子宮内膜症になることを防ぐことができます。
子宮内膜症に進行してしまうと、強い痛みなどの症状が悪化し、場合によっては手術が必要となります。また、不妊症の原因や一部の子宮内膜症では、卵巣がんを起こす可能性があります。
生理痛をさけることはできませんが、痛み止めを飲まなくてはいけないくらいの痛みというのは、正常ではありません。ぜひ、子宮内膜症の症状を知っていただき、少しでも当てはまるものがあれば、まずは、医師にご相談ください。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
子宮内膜症は注意が必要な病気である理由
月経困難症は臓器に異常がない「機能性」と、子宮や卵巣に病気が起こってなる「器質性」に分けられます。機能性月経困難症は10-20代に多く、年齢とともに器質性月経困難症が増えていきます。

子宮内膜症は、器質性月経困難症の原因の一つですが、実は月経困難症自体も子宮内膜症に2.6倍なりやすいというデータがあり、子宮内膜症の予備軍とされています1) 。
つまり、生理痛が強い状態の月経困難症の段階で治療をすることで、子宮内膜症に発展することを防ぐことができます。また、子宮内膜症が原因の場合にも、子宮内膜症を治療することで月経困難症を良くすることができます。
子宮内膜症は、不妊症の原因にもなります。子宮内膜症の30-50%が不妊になるとされており、逆に、不妊症の25-50%で子宮内膜症が認められます2) 。
通常、自然妊娠の可能性は1周期あたり15-20%くらいですが、子宮内膜症になってしまった場合には2~10%に低下してしまいます。
子宮内膜症の場合、なぜ不妊症になるかははっきりしていませんが、いくつか原因がわかっており、排卵の障害、卵子のピックアップ障害(これが障害されると排卵された卵子が卵管を通ることができません)、受精の障害、受精卵の輸送障害、着床の障害などがあります。これらのどれが起こっても、妊娠は成立しません。
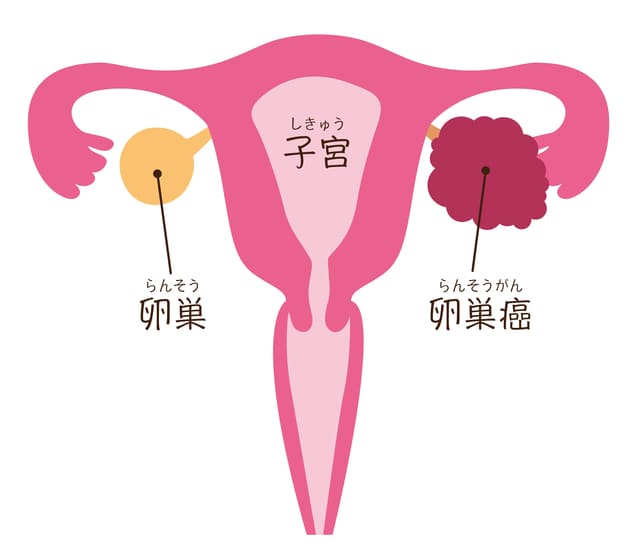
また、子宮内膜症は癌に関与していることがわかっています。子宮内膜症が卵巣に起こった場合、卵巣子宮内膜症性嚢胞(チョコレート嚢胞)という嚢胞を作ります。
チョコレート嚢胞の内部には、生理のたびに起こった出血がたまっていきます。血液成分に含まれる鉄の活性酸素などの影響で、細胞の遺伝子変異を引き起こすとされています。
一部のチョコレート嚢胞では、この酸化・抗酸化のアンバランスが癌化に関与し、卵巣がんが発生すると言われています。静岡県での研究では、チョコレート嚢胞がある患者さんで、卵巣がんが発生する率(0.72%)は、子宮内膜症がない患者さんから卵巣がんが発生する率(0.012%)よりも高い、という報告があります3) 。
このように、不妊症や癌化の可能性がある子宮内膜症ですが、患者数は近年増加傾向にあります。子宮内膜症は、主に生理があることで起こるのですが、妊娠、出産中は生理が止まります。
昔の女性は初経から妊娠、出産までの期間が短く、また多産でした。子宮内膜症になる前に妊娠、出産、授乳をして、生理が止まる期間が長かったため、子宮内膜症のリスクが低かったようです。
しかし、近年は、出産年齢の高齢化と出産人数の低下、初経は早まり閉経は遅くなっているなどの変化により、一生のうちに経験する生理の回数が増えています。このような理由で、子宮内膜症が起こりやすい状態になっているのです。
子宮内膜症はいろいろなところに発症する
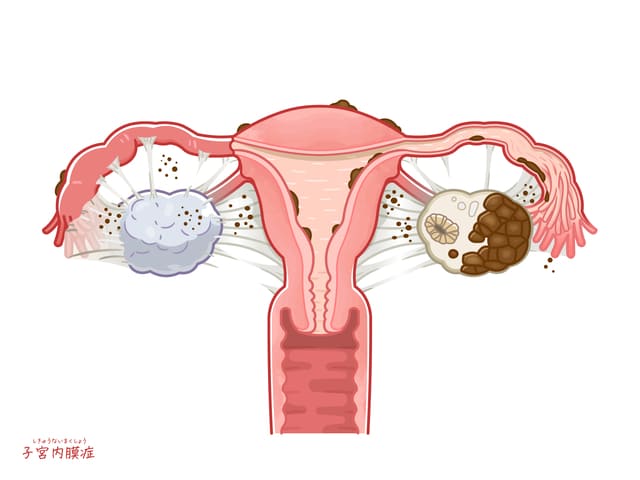
子宮内膜は、さまざまな場所にくっついて増えます4) 。
子宮内膜症が起こりやすい場所は卵巣、卵管、骨盤の腹膜(子宮の場合は子宮漿膜(子宮の外側)、ダグラス窩と呼ばれる子宮と直腸のくぼみ、直腸、S状結腸の前側、膀胱子宮窩)、仙骨子宮靭帯(子宮と子宮の後ろの仙骨の間の靭帯)、子宮の筋層内(子宮腺筋症という病気)です。
比較的稀なのが膀胱内や虫垂、尿路、皮膚(手術の瘢痕部、臍)、また、さらに稀なものだと、肺、胸膜(肺や胸腔を覆う)、小腸などに起こります。
稀な部位にできたものは、治療法が少し違うことや難治性であることから、希少部位子宮内膜症としてガイドラインなどでは取り扱いが少し分けられています。
子宮内膜症の代表的な症状
子宮内膜症の90%は、月経時の強い腹痛、生理痛に悩まされますが、それに加えて、内膜症が起こる場所によって症状に違いがでてきます。それぞれ見ていきましょう。
●卵巣:卵巣子宮内膜症性嚢胞(チョコレート嚢胞)
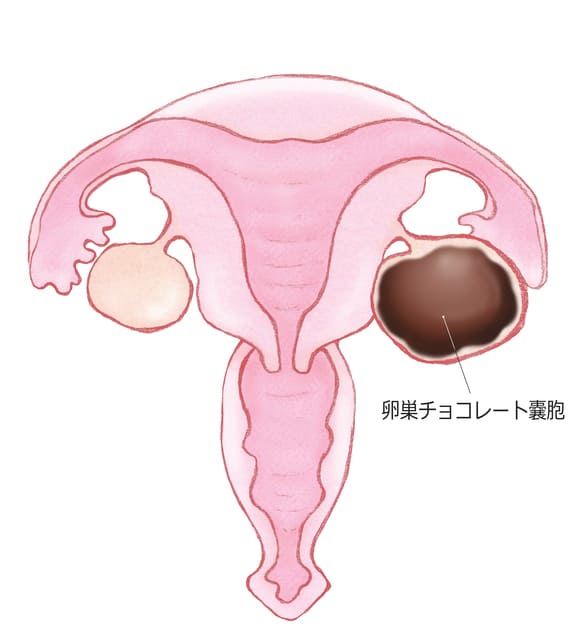
生理周期により卵巣の嚢胞内で出血や破裂を繰り返し、血性成分がチョコレートのようにみえるため、チョコレート嚢胞と呼ばれます(実際に手術で切除したものをみると、溶けたチョコレートにそっくりです)。生理のたびに嚢胞内で出血を繰り返して大きくなります。
嚢胞の内圧が上がりすぎると、チョコレート嚢胞の破裂リスクがあります。破裂した場合は、強い腹痛となり、緊急手術が必要になります。
右の卵巣は虫垂と位置が近いので、虫垂炎(盲腸)の診断で手術をしたところチョコレート嚢胞の破裂であったという症例もあります5) 。
強い生理痛はあったものの、ずっと我慢しており、妊娠時に偶然チョコレート嚢胞が見つかることもあります。妊娠中は生理が止まっているため痛みもなく、サイズが縮小することもあります。
チョコレート嚢胞がある場合は、薬物治療に加え手術も選択肢となります。まずは痛みのコントロールのため、鎮痛剤を内服しつつ低用量ピル(LEP製剤)や黄体ホルモン製剤を行うと、嚢胞が縮小する場合もあります。
薬物療法で縮小しない・増大傾向などの場合には、手術を行います。
手術には、卵巣摘出、嚢胞摘出、嚢胞壁焼灼術などがあります。若年で卵巣癌化のリスクが高くないと医師が判断した場合や、妊娠希望がある場合には、嚢胞摘出など卵巣機能の温存を目指します。
●骨盤内腹膜、靭帯
骨盤内は腹部の内側を覆っている腹膜が折り返す場所ですが、特にこの骨盤内の腹膜は内膜症の好発部位です。腹膜の場所によって、発生場所の名前が変わります。
子宮の上側を覆う腹膜は子宮漿膜、子宮の後ろの臓器が直腸・S状結腸ですが、子宮と直腸の間のくぼみをダグラス窩といいます。
腹膜に内膜症が起こると、生理の度に出血をします。血というのは少量であっても血管外にでると炎症を引き起こします。腹膜が炎症を起こすと、癒着や腹痛の原因になります。
子宮と仙骨、骨盤などの骨は靭帯で強く結束されていますが、そこに内膜症が起こっても同様に癒着を起こし、腰痛、骨盤部の痛みとなります。
生理で悪化しますが、生理以外の時も痛みを感じます。癒着を起こすと臓器同士や骨盤の動きが悪くなり、刺激で動いた時に痛みを起こします。これが性行時や排便時の痛みとなります。
子宮内膜症の診察時に内診を行いますが、その際にも痛みが出たり、可動性(子宮などがある程度動くか)が低くなったり、靭帯や組織の硬さを感じます。チョコレート嚢胞がある場合には、これを触れることもあります。
●子宮腺筋症
子宮腺筋症は、子宮の平滑筋内(通常は内膜の外側で、組織としては別物です)に子宮内膜が入り込んでしまう病気です。以前は子宮内膜症の中の分類とされていましたが、症状や治療方法に違いがあるため、別の病気として考えられるようになりました。
発症のメカニズムや、生理のたびに悪化すること、月経困難症になることは同じです。
●腸管、膀胱尿管、胸腔6)

希少部位の子宮内膜症は、子宮内膜症全体の0.5-数%であり、稀な病気です。
希少部位の中で一番多いのは腸管子宮内膜症ですが、生理時の下血の原因になることがあります。癒着や線維化が強い場合には、腹痛、腹部膨満などのイレウス症状を起こすこともあります。膀胱や尿管に起こった場合には、頻尿や尿意切迫、血尿などを起こします。
骨盤部とは離れた胸腔内に起こることもあり、その場合は、生理がくると胸膜癒着部位が原因で肺が潰れてしまい、気胸を起こします。月経随伴性気胸と呼ばれ、右肺に多いとされています。
稀な部位の内膜症の場合、症状や生理に伴うかどうかの問診に加え、疑って検査を行うことで診断することができます。直接的には、腹腔鏡や胸腔鏡などの治療をかねた検査で、異所性の子宮内膜を取ってきて病理診断することで確定診断ができます。

子宮内膜症の痛み以外の症状として、不妊も大きな問題です。
子宮内膜症の患者さんの50%で不妊になると言われていますが、内膜症で卵巣や卵管が癒着しているような重症例はもちろんのこと、軽症の場合にも不妊症になることがあり、不妊症のメカニズムそのものは、実ははっきりしていません。
子宮内膜症の原因は生理ですから、一般的には閉経後に痛みなどの症状は自然に軽快します。これは、子宮内膜症の薬物治療にも応用されています。
GnRH(ゴナドトロピン放出ホルモン)アゴニスト、アンタゴニストと呼ばれる薬剤を用いると、卵巣からエストロゲン産生が抑制され、閉経が起こったような状態(偽閉経療法)となります。
子宮内膜症の治療にもなりますが、エストロゲンの産生で悪化する子宮腺筋症、子宮筋腫の治療としても用いられます。
ただ、2-5%と稀ではありますが、子宮内膜症が閉経後に新たに発症したり再発したりすることもあります。これは、閉経後も脂肪組織などで産生されるエストロン(E1)というホルモンが卵巣でエストロゲン(E2)に変換されているためと考えられており、卵巣からのエストロゲン分泌がない状態であっても内膜症が起こる原因となります。
チョコレート嚢胞がある場合には、癌化のリスクが高いため、積極的に手術療法を行います。閉経している場合、薬物療法は効果が乏しいとされています。
まとめ
子宮内膜症の症状について詳しく解説しました。
子宮内膜症は、あらゆる年代の女性を悩ませる病気です。少しでも当てはまる症状がある場合には、子宮内膜症を疑って産婦人科で相談していただければと思います。
参考文献
- Treloar SA, et al. Early men-strual characteristics associated with subsequent diagnosis of endometriosis. Am J Obstet Gynecol 2010 Jun;202(6):534.e1-6. doi: 10.1016/j.ajog.2009.10.857.Epub 2009 Dec 22.
- 日本産婦人科医会. 子宮内膜症性不妊への対応. https://www.jaog.or.jp/note/(4)子宮内膜症性不妊への対応/
- Kobayashi H, et al. Risk of developing ovarian cancer among women with ovarian endometrioma: a cohort study in Shizuoka, Japan. Int J Gynecol Cancer 17(1):37-43, 2007. doi: 10.1111/j.1525-1438.2006.00754.x.
- 病気がみえる 〈vol.9〉 婦人科・乳腺外科 第4版. メディックメディア. 2018年.
- 奥野茜子ら. 急性虫垂炎と鑑別を要した卵巣および虫垂の子宮内膜症の1例. エンドメトリオーシス研会誌. 28:122-125, 2007.
- 希少部位子宮内膜症診療ガイドライン. 「難治性稀少部位子宮内膜症の集学的治療のための
- 分類・診断・治療ガイドライン作成」研究班編集. 2018年. http://www.endometriosis.gr.jp/pdf/210115-guideline.pdf



