院長の石川(産婦人科専門医)です。
更年期障害というと、どのようなイメージを思い浮かべるでしょうか?
テレビのCMや新聞広告などで、「このサプリは、更年期障害に効く!」などと謳ったものをときどき目にしますよね。
40-50代女性の体調が、なんとなく悪くなった状態というようなイメージでしょうか。更年期とは「いつから始まるの?」「どのような症状があるの?」「そもそも病気なの?」というような疑問をお持ちの方もいるでしょう。
女性ホルモンの乱れが影響している、とは聞いたことがあるけど、詳しくはわからないままで少し悪い印象をお持ちの方も、少なくはないかもしれませんね。
今回は、更年期障害について、その症状、原因などについて詳しく解説します。どの病気もそうですが、症状も発症する年齢もその程度も、本当に人それぞれです。また、症状の背景に、見逃してはいけない病気がいくつかあります。
更年期障害についてよく知っていただくことで、みなさんの生活がより良いものになることを祈っております。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
更年期とは
そもそも更年期とはいつのことを言うのでしょうか。
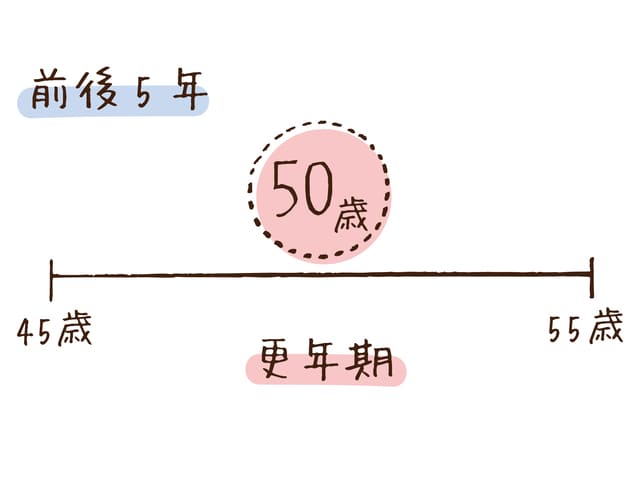
女性のライフステージを医学的に分けると、卵巣の活動によって、小児期、思春期、性成熟期、更年期、老年期と区別されます1) 。この一つが更年期です。具体的に言うと、生理が終了する閉経(1年間生理がない場合)の前後5年間をあわせた10年間のことを更年期といいます。
個人差はありますが、日本人の平均の閉経年齢は約50歳といわれており、早い人では40歳台前半、遅い人では50歳代後半に閉経をむかえます。つまり、多くの場合は45-55歳前後のことを更年期といい、その時に出てくるさまざまな症状を更年期症状といいます。
更年期症状、更年期障害とは

更年期症状は、大きく3つに分類することができます2) 。
①自律神経失調による症状
・ほてり、のぼせ、ホットフラッシュ、発汗、寒気、冷え、動悸
・胸が締め付けられる感じ、息苦しい
・疲れやすい、頭痛、肩こり、めまい
②精神的な症状
・イライラ、怒りっぽい ・涙脆い、食欲がない
③その他
・腰痛や節々の痛み(関節痛)、筋肉痛、手のこわばり、浮腫やすい、しびれる
・吐き気、食欲がない、腰痛、便秘、下痢
・乾燥肌、湿疹、かゆいなど
・頻尿、尿漏れ など
とてもたくさんの症状がありますね。
すべての症状が当てはまる人もいれば、あまり症状が目立たない人もいます。原因は後で詳しく解説しますが、加齢などによる卵巣の機能の低下により、女性ホルモンが低下、ホルモン値が不安定にゆらぐことで更年期症状は起こります。そのため、症状や程度は個人差が大きいのです。
更年期症状が重く、日常生活に支障をきたす状態のことを、特に、「更年期障害」といいます3) 。
プレ更年期とは
雑誌などで「プレ更年期」というワードを聞いたことはありますか。
ときどき30歳代の女性で、「ほてりの症状が出るのですが、プレ更年期でしょうか?」とご相談を受けます。
最初に女性のライフステージについて触れましたが、実は、「プレ更年期」という医学用語はありません。この用語自体は、いわゆる、30歳代女性をターゲットにしたマーケティングの造語だと思われます。
確かに、閉経が40歳前に起こる早期閉経という状態が起こることがあり、その場合は30歳代でも更年期症状が出ることがあります。しかし、これは少し特殊なケースが考えられます。例えば、卵巣の手術をした、卵巣の病気があって治療をしている、などの場合です4) 。
30歳代女性で更年期症状に似たような症状が出ることの原因は、ほとんどの場合は早期閉経ではなく、仕事などのストレスによる一時的なホルモンバランスの崩れです。もちろん、その他の病気や原因がないことは、確認が必要です。
このような場合、更年期に対する治療などを行ってもよくなりません。典型的な更年期とは言えない年齢で、いわゆる更年期症状のようなものが気になる場合には、ぜひ婦人科でご相談ください。
更年期障害が起こるメカニズム
更年期障害が起こる原因として、
- 女性ホルモンの変化(エストロゲンの低下や欠乏)
- 社会的要因(40-50歳代に起こりやすい家族関係の変化や仕事の影響、人間関係など)
- 心理的な要因(もともとの性格や育ち方など)
などが関係している、とされています。
ここでは、女性ホルモン(特にエストロゲン)の変化についてご説明します。
人間の臓器の機能は男女関係なく、年齢による変化(加齢)を避けられません。もちろん、卵巣の機能も同じです。卵巣は女性ホルモンであるエストロゲンやプロゲスチンを作りだし、分泌する臓器です。
卵巣がエストロゲンを作り出す工程を少しみてみましょう。
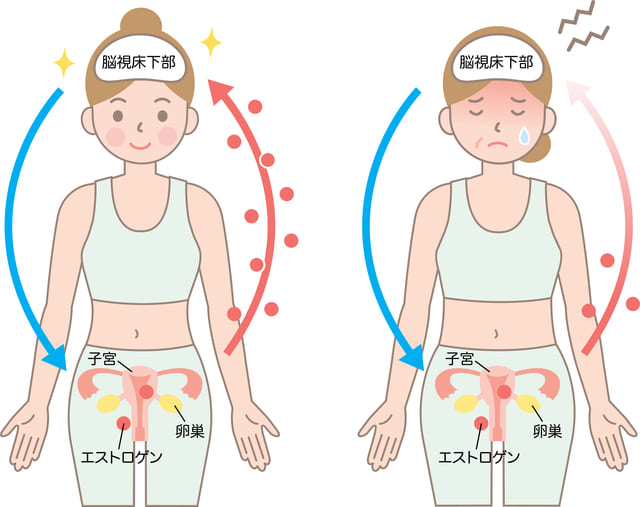
エストロゲンなどの女性ホルモンを分泌する際に、その命令を出しているのは脳です。脳の視床下部という場所から、脳下垂体前葉というところに命令が行き、最終的には卵巣に「エストロゲンを作って分泌しなさい」と司令が出されます。
エストロゲンがある一定の濃度になると、適正な濃度を維持するために、今度は「エストロゲンの値が適正ですよ!」という情報が脳に届きます。すると、卵巣に「エストロゲンを作って分泌しなさい」という司令は出されなくなります。このような調節機構をフィードバックといい、ホルモン分泌の調整は行われています。
生理周期ではこの女性ホルモンの変動やバランスにより、排卵や月経が起こります。
更年期になり、卵巣の機能が徐々に低下してきた場合を考えてみましょう。
脳からは「エストロゲンを作れー!」と司令がきますが、卵巣は追いつかずエストロゲンは低いままです。するとフィードバックにより、「エストロゲンをもっと作れー!!」と司令がきます。この脳からの司令の過程で関与しているのが自律神経です。
このように、司令が過剰に出ているのに卵巣の機能が十分に果たせていない状態によって、自律神経失調の状態となります5) 。そして、先ほど更年期症状のところで説明したような、自律神経失調によるさまざまな症状が現れてしまいます。
自律神経の働きがうまくいかないことで皮膚の血管が脈絡もなく拡張し、熱が放たれることで、のぼせ、ほてりなどの症状がでるとされています。
また、エストロゲンが低いことは、脳内の神経伝達物質であるセロトニンの濃度に影響していると知られています。セロトニンの不足によって、だるい、うつ症状、眠れないなどの精神神経症状が出現します。
エストロゲンが低くなることで、他の臓器にも影響を及ぼすことが分かっています。具体的には、カルシウムなどの代謝経路に影響して、骨量が低下し骨粗鬆症になりやすくなる、コレステロールの値が高くなる脂質異常症になる、動脈硬化などが進む、ということなどが挙げられます6) 。
更年期障害のセルフチェック

みなさんの悩まれている症状が、更年期障害なのかどうかを知ることはとても重要です。ホームページには多くのセルフチェックシートがありますが、その中でも以下を紹介いたします。
厚生労働省研究班が監修している、女性の健康推進室ヘルスケアラボが出している更年期障害チェックです7) 。項目を選ぶと、更年期障害のリスクが高い場合には病院受診や治療のすすめ、リスクが低い場合にはまずは運動・食事などにも注意しましょう、と注意喚起が出るようになっています。
項目は以下の通りです。
- Q1 顔がほてる
- Q2 汗をかきやすい
- Q3 顔や手足が冷えやすい
- Q4 息切れ、動機がする
- Q5 寝つきが悪い、または眠りが浅い
- Q6 怒りやすく、すぐイライラする
- Q7 くよくよしたり、憂うつになることがある
- Q8 頭痛、めまい、吐き気がよくある
- Q9 疲れやすい
- Q10 肩こり、腰痛、手足の痛みがある
更年期障害のチェックシートの元になっているのが、更年期の多彩な症状を客観的に評価できるように作られたクッパーマン更年期指標というものです5) 。ほてり、発汗、手足のしびれ、不眠、神経質になっているか、うつ症状はあるか、めまい、だるさ・関節の痛み、筋肉痛、頭痛、動悸、脚のムズムズ感などの11項目に分類されています。
それぞれに症状がない(0)〜強い(3)の4段階に分けることで、更年期指数というものを出し、症状を評価することができます。
日本産科婦人科学会生殖・内分泌委員会から2001年にでた「日本人女性の更年期症状評価表」というものもあり、こちらは項目が21個、症状を強、弱、無の3段階でチェックします8) 。基本的にはどれを用いても、ある程度のチェックをすることができます。
ただし、これらのセルフチェックや更年期症状指数のみでは、更年期障害という診断はできません。
セルフチェックの症状を見てみると、1-2個くらいであれば、20-30歳代の方でも日常的に感じている方もいらっしゃるでしょう。つまり、Q1-Q10のようなものは、更年期障害だけで起こるのではない、ということです。
更年期障害以外に原因がないかどうか、または、更年期障害と合併して何か違う病気がないかどうか調べる必要があります。そのためは、まずはセルフチェックを行い、症状がある場合には担当医の先生に相談してみましょう。
更年期障害の検査や診断

更年期障害の診断の初期段階には、更年期障害以外の病気の鑑別が重要です。更年期障害のような症状があるけれど、実は違う病気が隠れている場合について説明しましょう。
更年期障害以外の病気が隠れていないかの評価
まずは、甲状腺の病気が挙げられます。そもそも更年期は甲状腺の病気自体が起こりやすい時期です。甲状腺の病気の中でも、甲状腺機能亢進症、甲状腺機能低下症はともに生理の異常(生理不順など)やほてり、発汗、動機などの症状、躁鬱などの精神症状を起こしますが、これらの症状は更年期障害ととてもよく似ています1) 。
動悸やだるさが中心である場合には、不整脈や心臓の病気がないか、貧血がないか、肝機能障害(肝硬変や高度に肝機能が低下している場合、エストロゲンの代謝がうまくいかずに、逆にエストロゲンが高くなることがあります)がないかのチェックが必要です。
頭痛やめまいの場合には、脳腫瘍や脳卒中(脳出血、脳梗塞)、メニエール病、その他の頭痛の鑑別が必要でしょう。関節の痛みなどの場合には整形外科疾患、指のこわばりがあれば関節リウマチなどの鑑別が必要です9) 。
更年期障害の症状の原因が心因性であることも多く、神経症やうつ病、統合失調症などの精神科疾患の鑑別が必要なこともあります5) 。
- 甲状腺の病気(甲状腺機能亢進症、甲状腺機能低下症)
- 不整脈、貧血、肝機能障害
- 脳腫瘍、脳卒中、メニエール病
- 整形外科疾患
- 関節リウマチ
- 神経症、うつ病、統合失調症
更年期障害と診断されるには

今まで説明したような病気ではないことを確認したのちに、ようやく更年期障害と診断することができます。
医療機関によって少し異なる可能性はありますが、
- 症状を客観的に評価することができるチェックシート(セルフチェックシートの医療版)
- 生理周期や閉経の時期などを調べる問診票(生理の開始時期、期間、生理の重さ、最近の周期の変化や閉経していればその時期など)
- 心理社会的要因に関する問診票
- 血液検査
- 骨密度
などが外来で検査されます。
すこし詳しく見ていきましょう。
①、②は、さらに過去の病気の有無や、飲んでいる薬があるかどうかなどの問診も含まれます。基本的には決まった形式はなく、病院ごとによって使っている書類はそれぞれかと思います。
更年期障害のメカニズムのところで少し触れましたが、更年期障害の発症には社会的要因(40-50歳代に起こりやすい家族関係や人間関係の変化、仕事の影響など)、心理的な要因(もともとの性格や育ち方など)が関係しているとされています。つまり、この辺りの調査が必須です。
④の血液検査ですが、先にご紹介した更年期障害の鑑別疾患のための血液検査であれば、甲状腺ホルモンや貧血の有無(血算)、肝機能などをチェックする必要があります。
更年期障害であれば、女性ホルモン、エストロゲン値を測るのではないかと思われるかもしれません。もちろん、測定はしますがあくまで参考程度であって、エストロゲン値は診断には必須ではありません。
エストロゲン値(エストロゲンの中でもエストラジオール)と、脳からの司令の際に出されるホルモン(卵胞刺激ホルモン FSH)の血中濃度を測定することが多いのですが、これらは閉経の約2年後まで大きく変動したり10) 、エストロゲン値が低値でなくても更年期障害がでる場合もあるため、あくまで卵巣の機能をチェックするための参考項目とされています。
⑤の骨密度は、特に閉経後エストロゲンが全くなくなってしばらくすると、代謝異常により骨量が低下し、骨折などが起こりやすいとされています。閉経時期や腰痛、関節などの痛みがある場合には、骨密度のチェックが必要になります。また、大量飲酒や喫煙も骨折のリスクがあるため、そのような素因がある場合にも、骨密度は参考になります。
その他の代謝異常として、高コレステロール血症、脂質異常症がある場合には、血液検査でコレステロール値測定を行います。場合によっては、動脈硬化の検査(頸動脈エコーや心電図、心臓超音波検査などの心筋梗塞などの検査)を追加することもあります。
更年期障害の治療法

更年期障害の治療には、薬物を用いた薬物療法、薬物は用いずカウンセリングなどが中心の非薬物療法の2つがあります。それぞれ説明していきます。
基本的には、主治医の先生や医療スタッフなどのチームで、みなさんの悩みなどを受け止め、共感することで長い更年期を乗り越えていこう、という考えが治療の根本的にあるものだと思ってください。
 院長
院長どちらか一方だけ行うというのではなく、症状や程度、時期によって両方をうまく使い分けることで、症状を抑え、日常生活をよりよくしていくことを目指していきましょう。
薬物療法
まずは、薬物療法についてご説明します11) 。
代表的な治療として、ホルモン療法と漢方療法などが挙げられます。
ホルモン補充療法(HRT)
エストロゲンの低下、欠乏により起こっている、ほてりや発汗、ホットフラッシュが更年期障害の中心的な症状である場合は、エストロゲンを補充するホルモン補充療法(Hormone Replacement Therapy, HRT)が効果的です。
ホルモン補充療法(HRT)で使われるホルモン製剤には、エストロゲン製剤、エストロゲンともう一つの女性ホルモンである黄体ホルモン(プロゲスチン)との合剤、プロゲスチン製剤があります。
エストロゲン製剤には飲み薬と貼り薬、ゲルの薬剤を塗るタイプなどの種類があります。
ゲルなどの経皮的な吸収の場合、肝初回通過効果(薬物が肝臓で代謝されてしまう影響)を受けずに血液中の薬剤の濃度が安定すること、1日1回腕に塗るだけなので簡単、などのメリットがあります。
エストロゲン、エストロゲン・プロゲスチン合剤、プロゲスチンの使い分けについては、手術などで子宮を摘出してしまっている場合にはエストロゲンのみ、それ以外の場合には併用ないし合剤を用います。
また、閉経の前か後かによっても、薬剤の選び方と飲み方が変わります。
閉経前の場合には、間欠法か持続法という2つの方法があります。間欠法とは、21-25日エストロゲン製剤+終わりの10-12日プロゲスチン製剤を服用して、5-7日休薬のスケジュールを繰り返す方法です。一方、持続法とは、エストロゲン製剤は持続して飲んで、1ヶ月期間の最後の12-14日のみ黄体ホルモン製剤を服用する方法です。
閉経後の場合には、休薬期間を取らずに、エストロゲン製剤とプロゲスチン製剤を併用、もしくは合剤を、ずっと飲む持続的併用療法という方法が用いられます。
また、ホルモン補充療法(HRT)は、行ってはいけない禁忌症例と、慎重に行うべき症例というのがやや多く、治療を行う前には確認することが必要です12) 。
まずは重度の活動性肝疾患です。こちらは、エストロゲンの代謝が肝臓で行われるため、肝疾患がある場合には行ってはいけません(禁忌)。
現在乳がんがある場合と乳がんを患ったことがある場合も禁忌です。乳がんのうち6-7割で、がん細胞が増殖する時にエストロゲンの影響を受けるとされていることが理由です。
ちなみに、2000年代に乳がんのない人がホルモン補充療法(HRT)を行うことで乳がんになるという報告があり、ホルモン補充療法(HRT)の効果がありそうな更年期障害の場合にも、ホルモン補充療法(HRT)を行いたくないと避ける傾向がありました。最新の科学的な検証によるガイドラインでは、乳がんの発生リスクは種類や期間、またその他のリスクなどを考慮すれば、ホルモン補充療法(HRT)を行なっても乳がんの発生リスクは必ずしも高くない、ということが分かっています。
その他、エストロゲンが関与する子宮内膜がんや、現在血栓症がある・過去にあったという既往のかた、動脈硬化が原因の心筋梗塞や病気、脳卒中がある場合などでは、ホルモン補充療法(HRT)は行うことはできません。
これらの禁忌や慎重投与の症例でなくても、ホルモン補充療法(HRT)を行った場合の副作用というものもあります。治療初期の胸やお腹の張り、不正性器出血などが起こることがあります。軽いものがほとんどではありますが、製剤や量などを変更が必要であることもあります。
このようにホルモン補充療法(HRT)は製剤もたくさんあり、行えない場合や行う場合でも注意事項があるのですが、更年期障害の多くの症状に加え、更年期の骨粗鬆症や脂質異常症にも効果があります。うつ症状などにも効果があるとされています。
ホルモン補充療法(HRT)について、一度適応とリスクについてよく説明を受けた上で、治療を選択していただくのが良いでしょう。
- 活動性肝疾患
- 乳がん、乳がんの既往
- 子宮内膜がん
- 血栓症、血栓症の既往
- 心筋梗塞
- 脳卒中
漢方療法

漢方薬を使った治療もよく行われます。
漢方医学はよく西洋医学(ここではホルモン補充療法)と対比して考えられますが、基本的には症状に応じてうまく組み合わせて使うのが良いでしょう。
漢方の世界では西洋医学のように病気を診断した後に治療法が決まるのではなく、その人の体質・状態、いわゆる「証」というものを見て、バランスが崩れた状態からバランスの整った状態(中庸)にすることが根本的な考え方です13) 。
漢方医学では、更年期障害は「血の道症」という、血のめぐりが悪くなった状態であるとされており、この状態に効果があるのが、当帰芍薬散、加味逍遙散、桂枝茯苓丸などの漢方薬です11) 。この3種類の漢方薬は三大婦人漢方薬として知られており、更年期障害の50~90%に有効であるといわれています。
サプリメントや食事による療法
その他、薬剤ではありませんが、大豆イソフラボンでホットフラッシュの頻度が下げられることが知られています。
漢方や大豆イソフラボンは、何となく取り入れやすいイメージがあるかもしれません。漢方は薬局でも手に入りますし、大豆イソフラボンはサプリメントなどでも売り出しているものです。また豆腐などの食品でも摂取することができますね。
ただ、漢方やその他のいわゆる代替療法も、基本的にはホルモン補充療法(HRT)などと同じく副作用を起こすことがあります。また、過剰に摂取した場合には、重い合併症(漢方の場合には例えば間質性肺炎や肝障害など)を起こすことがあります。
どの治療を行うにしても、効果と副作用のバランスや組み合わせなどをよく検討する必要があります。
非薬物療法
更年期障害は単に女性ホルモンの低下・欠乏が原因ではなく、仕事や家庭の問題やストレスなどが大きく関わっていることから、主治医の先生だけではなく心理カウンセラー、ご家族や会社などの周りの人たちによる協力を得て、ストレスや負担になっているものを軽減することがとても大事です。
カウンセリングや認知行動療法などが行われる場合もあります。そもそも、加齢に伴って更年期は誰にでも訪れます。更年期であることを受け入れることも、大事な考え方といえるでしょう。
これらの治療には大きなデメリットというのはありません。しかし、例えば、主治医の先生と長く話したくても外来の時間が短い、先生によっては薬を処方するだけになってしまっている、などの問題が生じてしまうことがあるかもしれません。全ての医療機関で一人一人に十分な時間やスタッフを割けるとは限らないため、限界はあるかもしれません。
また、食生活の改善や運動療法も効果的な場合があります。
生活習慣の改善は、閉経後の骨粗鬆症や動脈硬化などの生活習慣病を予防することにつながります。また、更年期症状自体を改善させる可能性があることも知られています。
更年期障害への対処法・予防法

更年期というのは、年を取れば誰しもやってくるライフステージです。この変化によっておこる症状を完全に予防することは難しいかもしれません。
ただし、症状を軽くすることはできます。更年期障害自体はホルモンの数値だけできまるのではなく、ストレスや大きな変化などに晒されることによって起こることが知られているからです。
例えば、家族や親類との離別などによる変化は避けられないかもしれませんが、そうなった時に支えてくれる「人」(それが主治医の先生でも、スタッフでも、友人でも誰でも良いでしょう)や、ストレスを発散できる「場所」「もの」「こと」を作っておくことは、大切な予防策になるでしょう。
症状が出てつらい場合にも、更年期障害をある程度受け入れる、というのも一つの方法です。
更年期障害の治療のところでも少し触れましたが、食生活や生活習慣の改善が、予防や症状の緩和につながる可能性があります。特に、閉経に伴って合併することが多い、骨粗鬆症、脂質異常症、動脈硬化は生活習慣病と言われているだけあって、生活習慣の改善はとてもいい予防法となります11) 。
共通しているのは、禁煙と受動喫煙を避ける(家族や周りの人の煙を吸わない)こと、食事はバランスが取れており栄養素の偏りがないこと、運動療法は定期的な有酸素運動で肥満を避けること、です。
さらに、骨粗鬆症の予防としてはカルシウム(食事で不十分な場合はサプリメント)、ビタミンD、ビタミンKを積極的に摂取することが良いでしょう。脂質異常症、動脈硬化の予防の生活習慣としては、減塩を意識すること、アルコールの過剰摂取を控えること(アルコール多飲は骨折のリスクでもあるため、骨粗鬆症予防にもつながります)が良いとされています14) 。
食事やサプリメントとして、植物エストロゲンとして知られている大豆イソフラボンは、更年期障害のホットフラッシュを改善させる効果があるという報告があります。その他、S-エクオールという大豆イソフラボンの一種の代謝された後にできる物質や、ブドウ種子ポリフェノールなども有効性が報告されています。
まだ科学的な根拠がはっきりあるとは言えませんが、食事などで大豆を積極的に摂取したり、サプリメントも用量や用法を守って試してみるのは良いかもしれません。
まとめ
今回は更年期障害について解説をしました。
症状もさまざまですし、治療法や予防法も、まだまだ今後の新しい発見や治療法が出てくる分野であることがわかっていただけましたでしょうか。
更年期に差し掛かっている方でチェックリスクにあるような症状でお困りの場合には、更年期かな?と自分のみで判断せず、一度婦人科で相談していただき、悩みを共有して治療法を探ってみてはいかがでしょうか。
参考文献
- 宮上景子ら. 最近の更年期障害の管理. 昭和学士会誌. 77(4):367-373, 2017. https://www.jstage.jst.go.jp/article/jshowaunivsoc/77/4/77_367/_pdf/-char/ja
- 女性医学ガイドブック 更年期医療編 2014年度版. 日本女性医学会編集. 金原出版 2014年.
- 日本産科婦人科学会. 更年期障害. https://www.jsog.or.jp/modules/diseases/index.php?content_id=14
- 日本内分泌学会. 早発卵巣不全(早期閉経). http://www.j-endo.jp/modules/patient/index.php?content_id=76
- 若槻明彦. 婦人科疾患の診断・治療・管理 更年期障害. 日産婦会誌 61(7):N242-N245, 2009.
- 水沼英樹. QOLからみた更年期女性のトータルヘルスケア. 産婦治療 93(1):8-14, 2006.
- 更年期障害チェック 女性の健康推進室 ヘルスケアラボ. https://w-health.jp/self_check/self_check_02/
- 生殖・内分泌委員会「日本人用更年期・老年期スコアの確立とHRT副作用調査小委員会」報告 日本人女性の更年期症状評価表の作成. 日産婦誌 53(5):883-888, 2001.
- 望月善子. 更年期障害,更年期うつ病とその管理. 産科と婦人科 80(8):1029-1034, 2013.
- Randolph JF Jr, et al. Change in follicle-stimulating hormone and estradiol across the menopausal transition: effect of age at the final menstrual period. J Clin Endocrinol Metab 96(3):746-54, 2011. doi: 10.1210/jc.2010-1746. Epub 2010 Dec 15.
- 産婦人科診療ガイドライン-婦人科外来編2020. 日本産婦人科学会. 日本産婦人科医会. http://www.jsog.or.jp/activity/pdf/gl_fujinka_2020.pdf
- ホルモン補充療法ガイドライン 2017年度版. 日本産科婦人科学会/日本女性医学学会編集. 2017年.
- 柴原直利. 漢方医学における基本用語. ファルマシア 47(5):408-412, 2011.
- 動脈硬化性疾患予防ガイドライン 2017年版. 一般社団法人日本動脈硬化学会発行. 2017年.




