院長の石川(産婦人科専門医)です。
低用量ピルを始めてみたいと思う気持ちはあるけど、毎日服用する薬であるため、副作用や、将来の妊娠が可能かどうか、など不安になってしまうことはたくさんありますよね。また、婦人科を受診すること自体もハードルに感じる方もいるでしょう。
今回は、低用量ピルに関するよくある疑問点をまとめて説明していきたいと思います。
この記事の執筆者

石川 聡司 日本産科婦人科学会認定 産婦人科専門医
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。2021年に婦人科・美容外科を併設した当院を開業。
- 資格:日本産科婦人科学会認定 産婦人科専門医
- 所属:日本美容外科学会JSAS、日本女性医学学会、日本産婦人科学会、日本周産期新生児学会
低用量ピルとは?

ピルとは経口避妊薬のことで、女性ホルモンである卵胞ホルモン(エストロゲン)と黄体ホルモン(プロゲスチン)の2種類が配合されたホルモン製剤です。
低用量とは、エストロゲンの量が少なめ、という意味です。ピルは、エストロゲンの含有量によって、高用量(50μg超)、中用量(50μg)、低用量(50μg未満)、超低用量(30μg未満)に分類されています。現在、主に流通しているものは、低用量と超低用量の製剤です1) 。
女性ホルモンの量をコントロールできるので、高い避妊効果が期待できます。避妊効果以外に、月経痛の改善など、女性のさまざまな悩みを解決することができる薬です。
ピルは、病院やクリニックでないと手に入らないの?ネット通販ではだめ?

現在、日本国内では、低用量ピルを薬局やドラッグストアで購入することはできません。必ず医療機関を受診して、服用に当たって問題点がないかどうか、医師によるチェックを受けてから処方されることになっています。
初診時には、既往歴、基礎疾患、喫煙状況などを確認したり、場合によっては検査を行なったりすることもあります。
また、再診時も医師の処方箋が必要です。処方するだけであれば、産婦人科ではなくても、内科など他の診療科でも可能ですが、女性ホルモン製剤であることや、健康な女性が服用する薬であること、体調の不具合があれば検査を行うことを考えると、産婦人科に通院することが望ましいでしょう。
インターネットなどで検索すると、個人輸入や輸入業者などから販売されている低用量ピルが見受けられます。こちらは、大きなリスクがあるため、お勧めいたしません。
通販で売られている低用量ピルの中には、十分な有効成分を配合していなかったり、日本では未承認であったり、薬が破損していたりすることで、健康被害を及ぼす可能性のある薬も含まれます。もちろん、まともな薬もあるとは思いますが、違法薬物や偽薬である可能性もないとは言い切れません。
また、個人輸入した医薬品は、全て自己責任ということも大きな問題になりかねません。正規ルートで医療機関から処方された医薬品と異なり、医薬品による健康被害が生じても、被害者を救済をする仕組み(医薬品副作用被害救済制度)を受けることができません2) 。
将来的には、規制が緩和されてドラッグストア等でも気軽に購入できる可能性があるでしょう。しかし、現状では、低用量ピルは医療機関を受診して処方を受ける方が良いと思います。
また、低用量ピルは医薬品であることから、自己判断で服用することはよくありません。高血圧症や肥満以外にも、肝臓や心臓の機能低下がある場合には、低用量ピルを服用することで副作用のリスクが高まる可能性があります。
 院長
院長まずはお近くの産婦人科に相談することを基本としてください。
ピルを飲むことで得られるメリットとは?

低用量ピルの効能で有名なのは、避妊効果です。服用することで女性ホルモンの濃度が調整されるため、排卵を防いだり、受精卵の着床を防いだり、受精しにくくなったりする作用が得られます。飲み忘れなく正しく服用できれば、99.7%という高い避妊効果があります。
また、避妊効果以外にも、副効果といって、さまざまなメリットが得られます3) 。
- 月経困難症、月経過多の改善
- 子宮内膜症に伴う疼痛の改善
- 月経前症候群(PMS)、月経前不快気分障害(PMDD)の改善
- ニキビ・肌荒れの予防や改善
- 卵巣がんや子宮体がん、大腸がんの発症リスク低下
他にも、骨粗しょう症の発症予防や貧血の改善などもいわれています4) 。低用量ピルは、まさに女性ならではの問題に対応できる薬である、といえます。

ピルを服用している状態でも、コンドームは使ったほうが良いの?

低用量ピルは、飲み忘れがなく正しい服用方法を維持できていれば、高い避妊効果を期待することができます。ただし、服用して1週間程度は、コンドームなどの他の避妊法を併用することが無難だと思います。
これは、低用量ピルの避妊効果が現れてくる時期と、性感染症の感染予防の観点から分けて説明します。
避妊効果が現れるタイミング
避妊効果が現れてくる時期は、低用量ピルを飲み始めたタイミングによって異なります。
一般的に、低用量ピルの服用開始は月経開始後5日以内が望ましいのですが、妊娠していないことが確実であれば、いつから服用を開始しても良いとされています4) 。
月経開始5日以内から服薬をはじめた場合は、服用後からすぐに避妊効果が発揮されるといわれています。
月経開始6日以降から服薬をはじめた場合は、服薬後8日目以降で避妊効果が現れるといわれます。そのため、服用1日目から7日目まではコンドームなど、他の避妊法を併用する必要があります。
なお、生理不順が続いており、確実な月経開始日が分かりにくい方であれば、服用後8日目以降に避妊効果が現れると考えても良いでしょう。
性感染症を予防するために
また、性感染症を予防する効果は、低用量ピルにはありません。一方で、コンドームには性感染症の予防効果がありますので、安全なパートナーとの性交渉以外の場合には、基本的にコンドームを着用することをお勧めします。
性感染症は、病原菌を含む精液や、腟分泌液、血液などが、口や性器の粘膜、皮膚などに接触することで感染します。そのため、性交渉の際は、そのつど初めから最後までコンドームを着用しておくことが望ましいといわれています。
ピルの副作用はないの?
ピルは女性ホルモン製剤という医薬品ですから、有効性がある反面、副作用もあります。
ピルが世界で初めて発売開始された1960年以降、有害事象(副作用)を軽減する努力がなされ、改良された結果として現在の低用量ピルが開発されています。
副作用には、頻度が高くて日常生活に支障をきたすようなものと、頻度は低いけれども生命に関わるようなものがあります。
頻度の高い副作用としては、吐き気・悪心(1.2 − 29.2%程度)や不正出血(20%程度)などが挙げられます4, 5) 。どちらも服用してから早い段階から起こりやすいといわれており、程度の差はあれ、3ヶ月(3周期)後あたりには弱まってくるといわれています。そのため、まずは3ヶ月継続して様子を見ていくことになります。
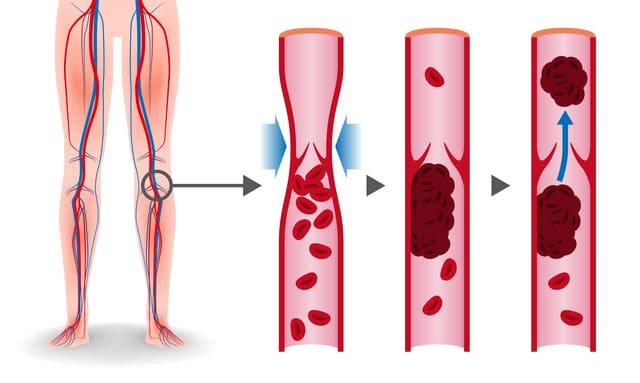
一方で、頻度の低い重大な副作用としては、血栓症が挙げられます。血栓症とは、血液が固まって血液の塊(血栓)ができてしまい、それが血管を詰まらせることで、その先への血流が途絶え、臓器障害を引き起こしてしまう病気です。
低用量ピルを服用していない人が静脈血栓塞栓症を起こすのは年間1万人あたり1−5人であるのに対して、服用している人の場合は3−9人に増加することが知られています。服用3−4ヶ月以内に発症することが多いといわれています4) 。
血栓症を疑う注意すべき自覚症状として、大事なものを下記に記載しました。
- A:abdominal pain (激しい腹痛)
- C:chest pain(激しい胸痛、息苦しい、押しつぶされるような痛み)
- H:headache(激しい頭痛)
- E:eye / speech problems(見えにくい所がある、視野が狭い、舌のもつれ、失神、けいれん、意識障害)
- S:severe leg pain(ふくらはぎの痛み・むくみ、握ると痛い、赤くなっている)
もし当てはまる症状がある際には、すぐに医療機関を受診してください6) 。
嘔吐の副作用が出ているとき、ピルの服用の方法の工夫はある?

低用量ピルは、休薬期間がある場合もありますが、基本的には毎日決まった時間に1錠ずつ服用していく薬です。
もし、定刻通りに飲めなくて2時間程度遅れてしまったとしても、「今日は飲む時間が遅れたから効き目が悪くなるかも…」と悲観する必要はありません。厳密な時間管理よりも、毎日服用する習慣を身につけることが重要です。
自分の生活時間に合わせて、服用する時間を決めることで、飲み忘れを防ぐことができます。飲み忘れがなければ、低用量ピルの効能を存分に得られるでしょう。
前述のように、低用量ピルの服用開始から3周期目までは、吐き気などの副作用を感じる方が一定数います。そのような方は、日中に服用するよりも、夕方から夜にかけて服用することで、影響を少なくできる可能性があります。
吐き気が強くても嘔吐してしまった場合、服用から2時間以上経っていれば、薬は体内に吸収されているので、追加で服用する必要はありません7) 。もしも、服用から2時間以内に嘔吐してしまったら、できる限り速やかに翌日分を服用して、次回処方時に医師へ相談してください。
ピルを飲んではいけない人とは?

妊娠の可能性がある女性であれば、どんな年齢でも服用できます。初経(初潮)がくる10代から閉経になる50歳前後まで服用して問題ありません。
ただし、以下の方は慎重投与あるいは禁忌といわれていますので、ご注意ください8)。
| 慎重投与 | 禁忌 | |
|---|---|---|
| 年齢 | 40歳以上 | 初経発来前 50歳以上、または、閉経後 |
| 肥満 | BMI 30以上 | |
| 喫煙 | 喫煙者(禁忌の対象者以外) | 35歳以上で1日15本以上 |
| 高血圧 | 軽症の高血圧症(妊娠中の高血圧の既往も含む) 収縮期血圧140-159 mmHg または 拡張期血圧90-99mmHg 高血圧症治療中 | 重症の高血圧症 収縮期血圧160mmHg以上 または 拡張期血圧100mmHg以上 血管病変(動脈硬化など)を伴う場合 |
| 糖尿病 | 耐糖能の低下 (血管病変を伴わない糖尿病、または、耐糖能異常) | 血管病変を伴う糖尿病 |
| 妊娠 | 妊娠、または、妊娠している可能性がある | |
| 産褥(非授乳) | 産後21日未満(WHO適格基準) | |
| 産褥(授乳中) | 6か月未満(WHO適格基準) | |
| 手術等 | 手術前4週以内、術後2週以内(30分以上の手術)、長期間安静状態 | |
| 心疾患 | 心臓弁膜症、心疾患 | 肺高血圧症または心房細動を合併する心臓弁膜症、亜急性細菌性心内膜炎の既往のある心臓弁膜症 |
| 肝臓・胆嚢疾患 | 肝障害、肝腫瘤(限局性結節性過形成など)、胆石症 | 重篤な肝障害(急性ウイルス性肝炎、重症肝硬変など)、肝腫瘍(肝細胞癌、肝細胞腺腫など) |
| 片頭痛 | 前兆を伴わない片頭痛 | 前兆(閃輝暗点、星型閃光など)を伴う片頭痛 |
| 乳腺疾患 | 乳がんの既往(発症後5年以上再発がない)、乳がんの家族歴または乳房に結節 | 乳がん |
| 血栓症 | 血栓症の家族歴、表在性血栓性静脈炎 | 血栓性素因 深部静脈血栓症、血栓性静脈炎、肺塞栓症、脳血管障害、冠動脈疾患またはその既往歴 |
| 自己免疫性疾患 | 抗リン脂質症候群 | |
| 生殖器疾患 | 子宮頸部上皮内腫瘍(CIN)、子宮頸がん | 診断の確定していない異常性器出血 |
| その他 | ポルフィリン症 テタニー てんかん 腎疾患またはその既往歴 脂質代謝異常 炎症性腸疾患(クローン病、潰瘍性大腸炎) 有症状で治療を必要としている子宮筋腫 | 過敏性素因 耳硬化症 妊娠中に黄疸、持続性掻痒症または妊娠ヘルペスの既往歴 |
また、低用量ピル服用中には、他の薬剤を服用する際に注意することが必要です。
ステロイド薬、抗うつ剤などは、低用量ピルの作用が増強することがあります。
逆に、抗てんかん剤やHIV感染症治療薬、C型肝炎治療薬などは、低用量ピルの作用が弱まることがあります5, 9) 。
他の病気のために婦人科以外を受診する際にも、医師に低用量ピルを飲んでいることを必ず伝えるようにしてください。

ピルをやめたら妊娠できる?

低用量ピルの服用は、将来の妊娠の可能性に影響を及ぼさないといわれています。
妊娠の希望があって、低用量ピルの服用を中止した人のうち妊娠が認められたのは、最初の1周期目で 21.1%、3 周期目で45.7%、1 年後で 79.4%、2 年後で 88.3%であったという報告10) や、中止後6ヶ月で74%、12ヶ月で88%の妊娠であったという報告11) もあります。
この割合は、低用量ピルを服用していない女性の妊娠成立率と変わらないデータであるといわれています。
また、低用量ピルを24ヶ月未満服用していた女性では、中止後1週目の妊娠率は25.0%、1年後は81.0%であったのに対して、24ヶ月以上使用していた女性では、中止後1周目20.7%、1年後は79.3%の妊娠率であり有意差はありませんでした10) 。
このことから、低用量ピルの使用期間の長さによって中止後の妊娠率が変化することはない、といわれています。
低用量ピルは、健康な女性も服用する薬ですが、薬を服用すること自体に抵抗もある方もいらっしゃると思います。もし薬の影響がご心配であれば、必要な期間だけに限定して、低用量ピルの服用を検討するのも良いと思います。
長期間飲んで、本当に大丈夫?

前の項目で、将来の妊娠には問題ないと説明しましたが、長期間飲んでいる場合には本当に大丈夫なのか、気になる方もいらっしゃるでしょう。例えば、月経困難症の方であれば、治療のために、早い人では10代から低用量ピルを服用していることだと思います。
どんな薬であっても、長期間にわたって服用し続けることで体にどのような影響が出るのか、心配になるのも無理はないかと思います。
もし、月経困難症を治療しないままでは、子宮や卵巣に炎症やストレスを抱えたまま過ごすことになるため、子宮や卵巣の環境が悪化したり、卵管の機能が悪化したりすることで不妊につながる可能性があります。
低用量ピルには、炎症が起こる際にサイトカインとともに放出されるプロスタグランジンを抑える作用もあります。また、子宮内膜症の発症や治療後の再発を抑えられることも知られているため、子宮内膜症による不妊症になるリスクを減らすことが期待できます3) 。
つまり、月経困難症のような長期間服用が必要な方は、服用を継続するメリットは大きいと考えられます。
また、妊娠の検査の一つで、卵巣機能の予備能力をみる指標としてAMH(抗ミュラー管ホルモン)を測る検査があります。AMH検査は、卵巣予備能検査とか卵巣年齢検査ともいわれることがありますが、今後排卵する卵胞がどのくらい残っているかを評価することができます12) 。
AMH値が高いと卵巣年齢が低い=妊娠しやすい、AMH値が低いと卵巣年齢が高い、といわれています。
これまで経口避妊薬(ピル)の使用とAMHとの関係を調べた数々の論文があります。低用量ピルを内服することによってAMHが低下する、とか卵巣体積が小さくなる、という論文もありますが、影響はないという論文もあり、はっきりとした見解はないと考えられています13, 14, 15, 16) 。
また、低用量ピルの服用を中止すると元どおりに戻る例も多いことから、妊娠を希望する時期になった段階で服用を中止すると良いと考えられます。
結論としては、低用量ピルを長期間服用することで、明らかに妊娠しにくくなるということはないと考えられます。ご心配な点があれば、医師へ相談していただければと思います。
まとめ
今回は、低用量ピルに関する疑問点をまとめてみましたが、いかがだったでしょうか。
飲み始めようか迷っている方だけでなく、すでに服用中であるけれど、将来的な影響が心配である方にとって、不安に思う点を少しでも解消することができれば幸いです。
些細な体調変化などを含めて、気になることがあれば、お気軽にご相談ください。
参考文献
- OC全般と避妊法. 日本産婦人科医会. https://www.kpa.or.jp/wp/wp-content/uploads/5d210f52e79cde09634528094ee59f7d-1.pdf
- 厚労省 健康食品や医薬品、化粧品、医療機器等を海外から購入される方へ. https://www.mhlw.go.jp/topics/0104/dl/tp0401-1b.pdf
- 樋口毅. 女性のQOL向上のためのホルモン治療 LEPの効果、副効用. 医学と薬学 77(10):1357-1365, 2020
- 低用量経口避妊薬の使用に関するガイドライン(改訂版). 公益財団法人日本産科婦人科学会 2005年12月発行. http://www.jsognh.jp/common/files/society/guide_line.pdf
- OC・LEPガイドライン 2015年度版. 日本産科婦人科学会編. http://www.jsog.or.jp/news/pdf/CQ30-31.pdf
- OC・LEPガイドライン 2020年度版. 日本産科婦人科学会編.
- 北村邦夫. 産婦人科救急マニュアル 婦人科領域 緊急避妊. 産科と婦人科 (78):232-239, 2011
- 産婦人科診療ガイドライン-婦人科外来編2020. 日本産婦人科学会. 日本産婦人科医会. http://www.jsog.or.jp/activity/pdf/gl_fujinka_2020.pdf
- マヴィレット®錠 添付文書. https://www.info.pmda.go.jp/go/pack/6250113F1021_1_05/
- Cronin M, Schellschmidt I, Dinger J. Rate of pregnancy after using drospirenone and other progestin-containing oral contraceptives. Obstetrics and Gynecology 2009; 114: 616-622. doi: 10.1097/AOG.0b013e3181b46f54.
- Farrow A, Hall MGR, Northstone K, et al. Prolonged use of oral contraception before a planned pregnancy is associated with a decreased risk of delayed conception. Hum Reprod 2002; 10: 2754-61. doi: 10.1093/humrep/17.10.2754.
- 小林未央, 岩瀬明. やさしくわかる 産科婦人科検査マスターブック 第3章 生殖内分泌分野 抗ミュラー管ホルモン(AMH). 産科と婦人科. 87:236-239, 2020
- Somunkiran A, Yavuz T, Yucel O, et al. Anti-Müllerian hormone levels during hormonal contraception in women with polycystic ovary syndrome. Eur J Obstet Gynecol Reprod Biol. 2007 Oct;134(2):196-201. doi: 10.1016/j.ejogrb.2007.01.012.Epub 2007 Mar 1.
- S Deb, BK Campbell, C Pincott-Allen, et al. Quantifying effect of combined oral contraceptive pill on functional ovarian reserve as measured by serum anti-Müllerian hormone and small antral follicle count using three-dimensional ultrasound. Ultrasound Obstet Gynecol. 2012 May;39(5):574-80.doi: 10.1002/uog.10114.
- Landersoe SK, Petersen, AL Sørensen, et al. Ovarian reserve markers after discontinuing long-term use of combined oral contraceptives. Reprod Biomed Online. 2020 Jan;40(1):176-186. doi: 10.1016/j.rbmo.2019.10.004.Epub 2019 Oct 15.
- Bernardi LA, Weiss MS, Waldo A, et al. Duration, recency, and type of hormonal contraceptive use and antimüllerian hormone levels. 2021 Jul;116(1):208-217. doi: 10.1016/j.fertnstert.2021.02.007. Epub 2021 Mar 19.