院長の石川(産婦人科専門医)です。
更年期・閉経は人生の折り返し地点。後半の40年、50年をどう過ごすのか、みなさんはどうお考えでしょうか?
更年期以降は “病気にならないように健康を維持していく” ということがますます重要になってきます。
今回は、人生の後半を上手に過ごすためにはどうしたら良いのか、皆さんと一緒に考えていけたらと思います。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
更年期における閉経後の症状とは
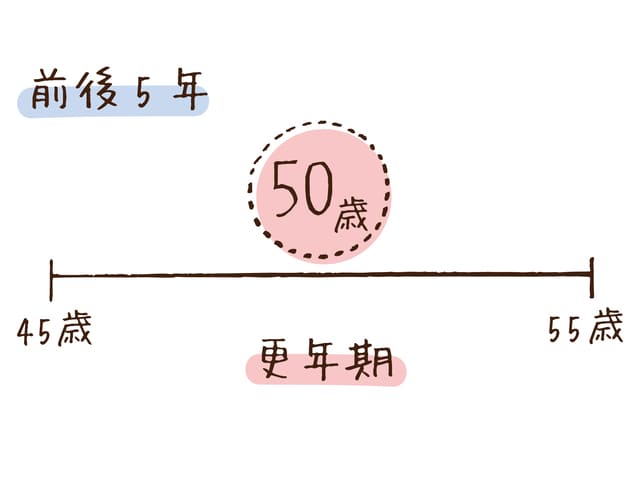
女性の多くは、50-52歳で「閉経」を迎えます。そして、この閉経をはさんだ前後5年の10年間を「更年期」と呼んでいます1) 。
この時期に、女性ホルモンの乱れによって起こる日々のつらい症状を「更年期症状」と呼び、さらに日常生活にまで支障をきたすものを「更年期障害」と呼んでいます2) 。
主な更年期の症状には、以下のようなものが挙げられます。
- ホットフラッシュ(ほてり・のぼせ・発汗・冷えなど)
- 肩こり・倦怠感
- 不眠
- 頭痛、頭が重い
- 不安症状
- めまい、立ちくらみ
- 不定愁訴(ふていしゅうそ)
これらの更年期の症状は、更年期を過ぎても続いてしまうことがあります。閉経後には、この他にも排尿時の症状や骨盤臓器脱などが出てきたり、骨粗しょう症や脂質異常症などの病気が増えてきます。
閉経後には、生活習慣病が増えてくることが多く、放置していると心筋梗塞や脳梗塞といった怖い病気の原因になってしまうこともあります。
婦人科では、このような病気の予防や女性特有の症状(骨盤臓器脱など)と上手に付き合っていくお手伝いをすることができます。
更年期以降に気をつけるべき身体の変化

更年期を過ぎた段階で気をつけるべき症状は、大きく分けて、
- 自覚症状はほとんどないが、健康診断や人間ドックで指摘されるようなもの
- “腟から何かが飛び出す” や “排尿の時に変な感じがある” などの自覚症状を伴うもの
に分かれます。
中には、「これだけでわざわざ婦人科に行くなんて」と、ためらってしまう方もいるのではないかと思います。しかし、これらの症状と上手に付き合って行くことは、健康に日々を過ごしていく上で、とても大切なことです。
今回は、閉経後に出てくる多彩な症状や病気について解説して行きます。
女性ホルモン(エストロゲン)は骨粗しょう症の予防に効果あり
骨粗しょう症は、「骨強度の低下を特徴とし、骨折リスクが増大しやすくなる骨格疾患」と定義されています3) 。
つまり、骨の強度が低下して骨折しやすくなってしまう状態です。
「骨強度」というのは、「骨密度」と「骨質」が関与しますが、特に「骨密度」の占める割合が70%と言われています。
閉経後には女性ホルモンのエストロゲン分泌が減少してしまうため、骨粗しょう症になりやすく、骨粗しょう症は男性と比較して女性に多い病気です。
骨折は、生活の質(QOL)の低下や健康寿命にも大きな影響が出るため、その原因となる骨粗しょう症の予防や治療はとても重要です。
更年期障害で使用されるエストロゲンには、骨粗しょう症の予防にも効果があり、更年期障害を放置せずに治療することは、骨粗しょう症の予防という点からもメリットがあります。
また、バランスの良い食事(特にカルシウムやビタミンD、ビタミンKなど)の摂取を心がけることや、適度な運動をすることも重要です。
骨粗しょう症検診などを利用することも、一つの方法かもしれません。
健康状態の維持には意識すべきフレイル/ロコモティブシンドロームという概念

「フレイル」や「ロコモティブシンドローム」という言葉には、あまりなじみのない方もいるのでしょう。
誰しも年をとれば足腰は弱くなり、いずれは周囲からの介護が必要な状態になります。
「自立していて健康な状態」と「介護が必要な要介護の状態」の間には、徐々に足腰が弱まってくる状態があります。この中間の状態を「フレイル」や「ロコモティブシンドローム」と呼んでいます。
これらは、「足腰が弱くなり、気力も衰えてきてしまった状態」と考えてもらうと良いと思います。
この状態では、転倒などのリスクが高まり、怪我をしやすくなります。
さらに、この状態で「骨粗しょう症」などがあれば、転倒した際に骨折をしてしまい、さらに足腰が弱まっり、もっと転倒や骨折のリスクが高くなっていくという、悪循環に陥ってしまいます。
重要なのは、この「フレイル」や「ロコモティブシンドローム」と呼んでいる状態は、適切な食事や運動などを行うことで、進行を予防したり、遅らせることができるということです。
もちろん、閉経してすぐに「フレイル」や「ロコモティブシンドローム」になるわけではありませんが、女性は閉経を機に「骨粗しょう症」などのリスクが上がることから、リスクはだんだんと高くなっていきます。
この時期からでも適度な運動などを心がけることで、「骨粗しょう症」だけでなく「フレイル」や「ロコモティブシンドローム」の予防や改善を目指すことが重要です。
閉経後は特に注意が必要なメタボリックシンドローム

メタボリックシンドロームとは、「内臓脂肪型肥満を基盤にしたインスリン抵抗性および当代謝異常、脂質代謝異常、高血圧を複数合併するマルチプルファクター症候群で、動脈硬化になりやすい病態」と定義されます3) 。簡潔にいうと、「肥満により動脈硬化などが進みやすい状態」ということです。
みなさんも肥満の方に高血圧やコレステロール・中性脂肪の異常が多いことはなんとなくイメージできるのではないでしょうか?
「中年太り」という言葉があるように、更年期は思春期や産褥期と並んで女性が肥満になりやすい時期でもあります。
特に、体脂肪の分布が重要と考えられており、「皮下脂肪型」よりも「内臓脂肪型」の方が、リスクが高いといわれています。
女性は、加齢や閉経によって体脂肪の分布が皮下脂肪型から内臓脂肪型に変化していくため、特に閉経後にはメタボリックシンドロームの予防や治療が大切と考えられています。
女性ホルモンの変化が大きく影響する生活習慣病
生活習慣病とは、「食習慣、運動習慣、休養、喫煙、飲酒等の生活習慣がその発症・進行に関与する疾患群」と定義され3) 、糖尿病や高血圧症、脂質異常症、動脈硬化性の虚血性心疾患(心筋梗塞や狭心症など)や脳卒中などが含まれます。
かつては、日本人の3大死因であった「癌」「脳卒中」「心臓病」を総称して「成人病」と呼び、集団検診による早期発見や早期治療を目指してきました。
これらは40〜60歳くらいの働き盛りに多い病気のため「成人病」と呼んできましたが、近年は生活習慣の乱れにより若年層にも広がってきたことから、「生活習慣病」と呼ばれるようになりました。
女性の場合は、これらの生活習慣病の多くに「閉経に伴う女性ホルモンの変化」が関与していることが知られており、女性ホルモンを補充することでこれらの予防や治療ができないか、世界中で研究されています。
今のところは、ホルモン補充の開始時期や治療期間などによる効果には、メリット・デメリットともにあるため、場合によっては治療のつもりが逆効果となってしまうケースもあるようです。
基本的な食習慣、運動習慣の改善から取り組んでいくことが大切と言えます。
エストロゲンの低下で促進する動脈硬化
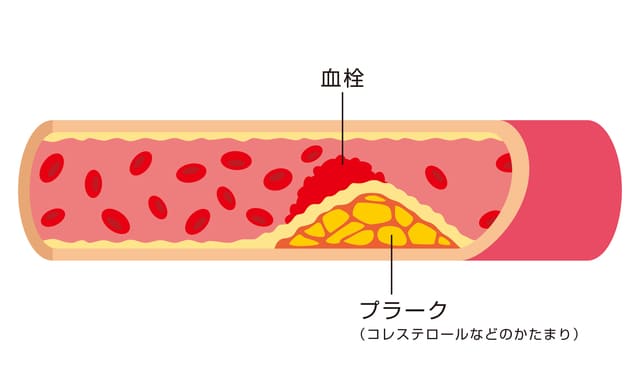
「動脈硬化」という言葉は、「動脈が退行性変化により弾性を失い、固く肥厚した状態」のことを指します。しかし、具体的に何をもって定義するかはまだ定まっていません。
「動脈硬化は放置すると心臓病や脳卒中につながる状態」と理解していただければ十分です。この「動脈硬化」は、基本的には加齢によって確実に進行します。
しかし、女性ホルモンであるエストロゲンはその進展を抑制するため、閉経後はエストロゲンが減って動脈硬化がさらに促進されてしまいます。
必ずしもエストロゲンを補充すれば良いということではなく、予防のためには健康診断や人間ドックを上手に活用しつつ、適度な運動やバランスの取れた食習慣を心がけてもらうことが大切です。
子宮がん・乳がん検診を受けてなければ定期的に受けましょう
子宮がんには、子宮頸がんと子宮体がんがあります。
子宮頸がんは若年層での増加が問題となっていますが、子宮体がんは更年期や閉経後の時期に増えてくることが特徴です2) 。
また、乳がんは40歳後半にピークがあり、40〜60歳までは特に罹患率が高い特徴があります。
これらのがんは、自覚症状がない早期のうちに発見して治療をすることが非常に重要で、早期発見にはがん検診を利用することが有効です。
子宮頸がん検診は、20歳以上で2年に1回、乳がん検診は40歳以上で2年に1回が推奨されています。

子宮体がんについては、多くの自治体で不正出血などの症状がある場合は子宮頸がん検診と合わせて行うことができます。
また、女性ホルモンの補充療法を行なっている場合には、1年に1回の検診をおすすめしています。
もし、もしばらく検診を受けていないという方がいれば、ぜひ受診を検討してみて下さい。
骨盤臓器脱には早めから婦人科で相談を!
骨盤臓器脱とは、「腟から骨盤内の臓器が下垂・脱出してくる状態」を指し、「子宮脱」「膀胱瘤」「直腸瘤」などとも呼ばれます1) 。
下垂感や排尿障害、排便障害、性交時トラブル、痛み、など多彩な症状があり、女性のQOL低下の原因になります。
なかなか人には相談しにくい症状のため、ずっと我慢してしまい、かなりひどくなってから婦人科を受診される方もいます。
軽度のうちであれば骨盤底筋トレーニングやワセリンなどによる粘膜の保護、自分の手や指で戻す、などの対応で十分なケースもあります。
しかし、ある程度以上の症状がある場合には「ペッサリー」という腟内に挿入するリング状の器具を使用したり、手術が必要になるケースもあります。お困りの方は、遠慮なくご相談いただくことが大切です。
女性下部尿路症状(尿失禁など)も早めに相談しましょう
「女性下部尿路症状」という言葉には、みなさん馴染みがないと思います。
産婦人科医は、尿失禁や残尿感、排尿時痛、尿切れの悪さ、など排尿に関わる症状のことを「女性下部尿路症状」と呼んでいます。
夜間の頻尿や、逆に尿が出なくなってしまう状態、腹圧性尿失禁、など、さまざまな症状が該当します。
骨盤底筋トレーニングなどの理学療法や、夜間の飲酒や水分摂取を控えるなど基本的な生活指導を行い、必要に応じて薬物療法、手術療法を組み合わせて治療しています。
萎縮性腟炎/閉経関連泌尿生殖器症候群とは?
萎縮性腟炎は「加齢に伴う卵巣機能の低下や、卵巣摘出によるエストロゲン欠乏に起因する膣の委縮性変化」を指し3) 、性交渉時の不快感が出たり、自浄作用の低下により細菌性膣炎になりやすくなります。
以前は老人性腟炎とも呼ばれていましたが、必ずしも老人にだけ起こるわけではありません。
最近は、外陰萎腟縮症(VVA; vulvovaginal atrophy)や、閉経関連泌尿生殖器症候群(GSM; genitourinary syndrome of the menopause)などとも呼称されます。
「VVA」や「GSM」と呼ぶことで、「萎縮性腟炎」と呼ぶよりもためらいなく、気軽に病院へ相談しに来て欲しいという思いも込められています。
治療法としては、症状に合わせて潤滑ゼリーを使用してもらったり、腟や全身にエストロゲンを補充したりすることもあります。
近年では炭酸ガスフラクショナルレーザーを腟や外陰部に照射する治療も行われています。
抜け毛・乾燥肌(ドライスキン)には保湿が重要

エストロゲンは、皮膚にも作用することが知られており、皮膚の水分維持に大きな役割を果たします。エストロゲンには、皮膚の厚さやしわ、保湿に関与して加齢性の変化を予防する効果があります。
そのため、更年期や閉経後のエストロゲンの低下は乾燥肌(ドライスキン)を筆頭に、肌の萎縮、弾力の低下、腋毛・恥毛の減少、硬毛から軟毛への変化などをもたらします。
ただ、皮膚トラブルに対するエストロゲンの補充にはまだ検討が必要とされ、一般的には保湿剤や室内加湿器などで対応してもらうことがほとんどです。
更年期以降の症状に対する対処法・予防法
ここまでは更年期や閉経後に出てくる症状や病気について解説しました。
ここからは、これらの症状・病気への対処法・予防法として、自宅でも可能な「運動療法」と「食事療法」について解説していきます。
「◯◯療法」なんて言われると身構えてしまうかもしれませんが、「日常の中に少し運動を取り入れたり、バランスの良い食事を心がけてもらいたい」というメッセージですから、気軽に読んでみてください。
「運動や食事に気をつけよう」と言われても、どのくらいなのかよく分からないという方が多いと思うので、少し専門的な内容も交えながらお話ししていきます。
運動療法:体調のチェックをしてから始めましょう

更年期以降は、加齢に加えて、生活環境の変化や卵巣機能の低下などが重なる時期なので、“不定愁訴“と呼ばれる様々な更年期症状が出現したり、各種の生活習慣病の発症が増えてきます。
この時期に自分の健康や生活習慣に目を向け、運動習慣をもつをことは健康管理の上でも有効です。
私は、運動を取り入れてもらう上では、主に以下のことを意識してお話ししています。
- 事前にメディカルチェックを受けておくこと。
- 運動の前後はストレッチを行うこと。
- 週に3~4回、30〜60分くらいの運動を行うこと。
- 運動する時間帯は食後2時間くらいが望ましいこと。
まず運動を始める前には、安全が担保されていることが大切です。
すでに生活習慣病があったり、足腰に不調があり運動を控えなければならないケースもありますから、新しく運動を始める前には、内科や整形外科でメディカルチェックを受けることをお勧めします。
運動の前後にはストレッチを行うことで怪我を予防することができるので、ぜひ取り入れて頂き、週に3〜4回くらいのペースで運動できると良いと思います。
運動する時間帯も、早朝や空腹の時、食後すぐや飲酒後は避けて、食後2時間くらいで行うのが安全です。
また、「どのくらいの運動をすれば良いのか分からない」という相談も多く頂きます。
運動の強度を考える際には、メッツ(METs;metabolic equivalents)という考え方が一般的です。安静にして楽な状態を1メッツとして、何倍のエネルギーを消費するかを数字で示したもので、以下のように考えます。
- 3メッツ;普通のペースでの歩行、電動アシスト付き自転車、台所の手伝い、ボウリング、社交ダンス、など
- 3.5メッツ;軽いものを運ぶ、掃除機をかける、体操、ゴルフ、など
- 4メッツ;自転車に乗る、階段をのぼる、卓球、パワーヨガ、など
「メッツ×体重(kg)×運動時間(時間)=消費エネルギ量」 という計算式があるので、
60キロの人が30分間歩行をすれば、「3メッツ×60kg×0.5時間=90kcal」 を消費したことになります。
はじめのうちは、3〜4メッツくらいの運動から取り入れてみて、無理なく継続できるものを探していただくと良いと思います。
食事療法:骨粗しょう症や動脈硬化を予防しつつバランスの良い食事を

更年期以降は、エネルギー代謝や脂質代謝、骨代謝にも大きな変化があるため、栄養の過剰や不足状態になりやすく、生活習慣病のリスクが高まります。
病気ごとに不足しやすい栄養素や、摂取を心がけると良いとされる栄養素があり、この時期の女性に多い病気だと、
- 骨粗しょう症予防;カルシウム、ビタミンD、ビタミンK、ビタミンC、ビタミンB群
- 動脈硬化;イソフラボン(大豆や大豆製品に含まれる)、食物繊維(野菜・果物)
などが該当します。
栄養素以外にも、適切なカロリー量など細かなことをあげればキリがありません。不足している栄養素を補い、適切なカロリー量を摂取することは重要です。
しかし、改めて健康に必要な栄養素を確認していくと、「バランスのよく食べることが大事」という基本をに立ち返ることになります。
厚生労働省のホームページで、「食事バランスガイド」というイラストが掲載されており4) 、健康を維持するために、1日に何をどれくらい食べたら良いかの目安を知ることができます。
食事のバランスが崩れると、“コマ”もバランスを崩してしまうということを表しているそうです。
ポイントは下記の通りです。
- “コマ”の軸は水分であり、食事の中で水分というのは欠かせないものであるということ。
- “コマ”のヒモである菓子・嗜好飲料は適度な摂取を心がけること。
- 主食、副菜、主菜、牛乳・乳製品、果物の5つをバランスよく摂取すること。
食事のバランスを1日で整えるのが難しい場合には、1週間のお腹でトータルに整え、バランスの良い食事をとることが推奨されています。
ハーブやサプリメントは効果的かもしれないが、科学的根拠は乏しい

更年期以降の女性を対象にしたハーブやサプリメントもたくさん販売されており、愛用している方もいるのではないでしょうか?
「本当に効果あるの?」と疑問に思う方もいらっしゃると思いますので、これらについても解説していきます。
医薬品、食品、健康食品、ハーブ・サプリメントの違い
まず、口から入るものは「医薬品(医薬部外品含む)」と「食品」に分類されます。
「医薬品(医薬部外品含む)」は薬事法による厳密な審査があり、「医薬品」は“治療“、「医薬部外品」は”防止・衛生“を目的に作られたものです。
一方、「食品」は「医薬品(医薬部外品含む)」以外の全ての飲食物のことで、食品衛生法とJAS(農林規格)法による定めがあります。
食品のうち、一定の審査を経て許可された製品(特定保健用食品)と国の定めた基準に沿った表示のある製品(栄養機能食品)を「保健機能食品」と呼んでいます。
その他のいわゆる“健康食品”や“ハーブ・サプリメント”は「一般食品」となります。
これらの健康保持や疾病予防効果については、科学的根拠が乏しいケースも少なくありません。
また、治療のために処方されている「医薬品」と相互作用のあるものもあるため、「医薬品」を使用している場合にハーブ・サプリメントを試してみたい場合には、事前に医師や薬剤師に相談しておくことが大切です。
代表的なサプリメント

更年期やそれ以降の症状に効果があると言われているハーブ・サプリメントはさまざまありますが、代表的なものについて少しだけ解説したいと思います。
- 大豆/イソフラボン
大豆は、サプリメントとして更年期症状の緩和などにおすすめされる頻度が高いかもしれません。コンディションによっては、更年期症状の緩和やコレステロール・骨密度などに有効なデータがあります。程度な量(1日25g程度)の摂取が良いようです。 - 大豆イソフラボン代謝物/エクオール
エクオールは、イソフラボンの一種であるダイゼインから腸内細菌によって産生される活性代謝物です。エクオールは、体内で産生できる人とできない人がおり、日本人では約半分くらいの方が産生できるようです。
閉経後の女性のアルツハイマーや膣症状、変形性関節症などを改善したというデータもあるようで、1日6〜12mgくらいの摂取が良いようです。
1日30mgを3ヶ月間摂取しても特に問題はなかったというデータもあり、安心して摂取できるものと考えられています。 - レッドクローバー
更年期の症状緩和や、骨密度の改善などで使用されているようですが、その効果は科学的には明らかではありません。ただ、安全性の面で心配な報告は少なく、報適量の摂取であれば差し支えないと思います。 - ブラックコホシュ
「女性ホルモンのバランスを整える」「更年期のほてりを取る」などといわれ、欧米では人気のサプリメントですが、科学的には効果は定まっていません。肝機能障害の報告があり、2012年に摂取に注意するよう厚生労働省からも通達が出されています。 - ザクロ
「天然の女性ホルモンが含まれる」など、一時ブームになったこともありますが、国民生活センターが代表的な10銘柄について測定したところ、いずれの製品からも女性ホルモンは検出されませんでした。効果について科学的に信頼できるデータは少ないようです。 - ローヤルゼリー
「女性ホルモンの働きを助ける」「体質改善・若返り」などと謳われ、日本でも人気のサプリメントですが、科学的に有効なデータはあまりないようです。アレルギーなどの報告もあり、特にアトピー性皮膚炎や喘息の既往がある方は注意が必要です。 - その他のハーブ・サプリメント
イチョウ葉、ホップ、当帰、月見草、朝鮮人参、バレリア、甘草、メハジキ、レモンバーム、自然薯などが知られていますが、科学的に有効と考えられるデータは乏しいものが多いようです。
サプリメントや健康食品には根強い人気があり、医師や薬剤師でも気に入ったものを愛用している人はたくさんいます。
もちろん、「科学的に根拠はないから、使ってはいけない」ということではありませんから、気に入ったものや気になるものがあれば、医師や薬剤師と相談しながら適切な範囲で使用してみると良いと思います。
まとめ
いかがでしたでしょうか?
今回は、更年期や閉経以降の女性の身体の変化について解説してきました。
この時期は生活習慣病をはじめさまざまな病気のリスクが上がってくる時期です。これまで健康に過ごしてきた方でも、女性ホルモンの変化により体調に支障がで始めることも多いです。
もしもお困りのことや不安なことがあれば、気軽に婦人科に足を運んでいただけたらと思います。
人生100年と言われる時代ですから、普段お忙しい女性の皆さんも、これを機に自身の健康も気にかけていただけると幸いです。
参考文献
- 産科婦人科用語集・用語解説集. 改訂第4版 ed. 2018年.
- 産婦人科診療ガイドライン婦人科編2020. 2020年.
- 女性医学ガイドブック. 第2版 ed. 2019年.
- 食事バランスガイド. 2022年. https://www.mhlw.go.jp/bunya/kenkou/eiyou-syokuji.html.

