院長の石川(産婦人科専門医)です。
「最近やけにのぼせるような感じがする・・・」
「なんだかイライラしちゃったり寝付けないことが増えてきたかも・・・」
このような症状にお悩みではありませんか?
職場環境や仕事の悩み、家庭のトラブルなど、原因として思い当たることはいろいろあるかもしれませんが、その症状は、ホルモンのリズムの不調が原因かもしれません。
「これって更年期かも」と疑問に思っても、なかなか人には相談できずに抱え込んでしまっている方もいるのではないでしょうか。
更年期障害をホルモンの異常によって発症する特別な病気だ、とイメージされている方もいるかもしれませんが、そんなことはなく、みなさんが経験するごく自然な状況です。
更年期世代の45歳以上65歳未満の女性は、我が国では約1800万人にも上ると推計されています。これらの1800万人の女性のうち、なんらかの症状を自覚し、さらに日常生活に支障を感じている方は40%程度存在すると考えられており、700万人にものぼります。
その症状はさまざまで、のぼせ、ほてり、発汗などの自律神経症状から、抑うつ、不眠などの精神神経症状までいろいろです。
症状の程度も個人差があって、更年期障害と一口に言っても十人十色です1) 。
今回は、更年期障害に関するホルモンの変化や、症状と原因について説明していきたいと思います。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
更年期の始まりとは

更年期障害ではどのような症状が生じるのでしょうか。まず、更年期障害の症状全般を大きく分けると以下の3種類の症状に分類できます 2, 3) 。
- 自律神経失調症状
- 精神神経症状
- その他の症状
どんな症状が、どの程度の強さで生じるかは十人十色であり、初期症状に関しても人それぞれです。
大まかな傾向として言えるのは、女性ホルモンであるエストロゲンの低下と欠乏に伴い、ホットフラッシュ、発汗といった自律神経失調症状が出現した後に、倦怠感、うつ、不眠などの精神神経症状が出現することが多い、ということです 4) 。
- 自律神経失調症状
- 血管運動神経症状:のぼせ、ほてり、発汗、寒気、冷え、動悸
- 胸部症状:胸痛、息苦しさ
- 全身的症状:疲労感、頭痛、肩こり、めまい
- 精神的症状
- 情緒不安定:イライラする、怒りっぽい
- 抑うつ気分:涙もろくなる、食欲低下
- その他の症状
- 運動器症状:腰痛、関節痛、筋肉痛、こわばり、むくみ、痺れ
- 消化器症状:吐き気、嘔吐、食欲不振、便秘、下痢
- 皮膚粘膜症状:乾燥、湿疹、かゆみ、蟻走感
- 泌尿生殖器症状:排尿障害、頻尿、性行障害、外陰部違和感
上記のように、多彩な症状を生じます。更年期障害の症状は、その人の中でも変化しやすく、程度も一定しないことが多く、不定愁訴になりやすいのが特徴です。
このような中でも、日本人女性においては、肩こり、 易疲労感、頭痛、ホットフラッシュ、腰痛の発症頻度が高いと報告されています 5) 。
更年期に起こる月経(生理)の変化

生まれてから年を重ねていくライフサイクルの中で、女性のホルモンはその時期に合わせて目まぐるしく変化していきます。
平均12歳ごろに初経を認めてから、排卵性周期が徐々に確立、維持されて大体28日周期の月経サイクルを生じるようになります。生涯にわたり排卵される卵子の数は、胎児の頃、つまりお母さんのお腹の中にいていろいろな体の器官を形成している間に、増殖した卵胞の数で決まります。
そのため、更年期になると、正常な機能を持つ卵胞は徐々に減少し、月経周期も不規則になってきます。やがて、無排卵周期(月経のような出血はあるものの排卵を伴わない状態のことを言います)を繰り返し、閉経に至って卵胞が消失します6) 。
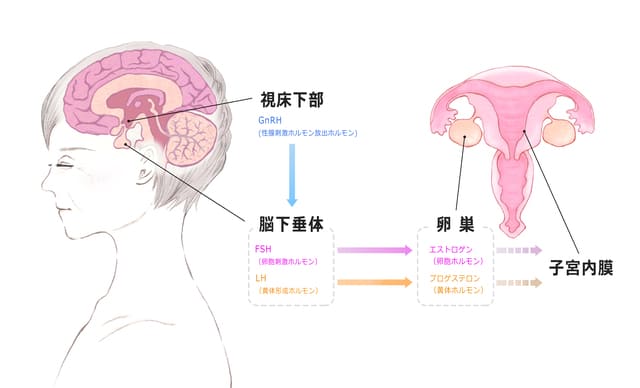
この間、卵胞から出る女性ホルモンの一種であるエストラジオール(E2)の分泌は低下し、反対に脳の下垂体から分泌される性腺刺激ホルモン(LH, FSH)が増加します。この過剰分泌されたLH、FSHも更年期障害の症状に大きく関係すると考えられています。
なかには、40歳までに卵巣機能が低下して無月経となる方がおり、早発卵巣不全(POF)と言います。この早発卵巣不全のうち、完全に卵胞が消失して永久に月経が停止することを早発閉経と呼びます。
早発卵巣不全は約100人に1人の割合でいると言われています。早発卵巣不全や早発閉経では、早くからのエストロゲン低下により、骨粗鬆症や動脈硬化、脂質異常症などの症状が強く現れる傾向があり、注意が必要です7) 。
閉経のパターンとは
閉経が近づくにつれて、どのように月経(生理)周期が変動していくのでしょうか。
閉経までの月経の変化には概ねパターンが見られますが、個人差があります。ある程度確立してきていた月経周期も、年齢を重ねて卵胞が減少してくることにより少しずつ不規則になってきます。月経周期の乱れは、更年期に入ったというサインの1つとも言えます。
更年期周辺では、月経(生理)周期が短くなったり長くなったり、経血の量が減ってきたりします。7日以上乱れる月経が持続した場合に、閉経移行期・早期(early menopausal transition)と呼び、2回以上月経周期が見られない場合には、閉経移行期・後期(late menopausal transition)と呼びます8) 。
よく見られるパターンは以下のようになります。
- 40代前半:月経周期が短くなる、量が少なくなる。
- 40代後半:月経不順になり量も不安定になる。間隔が伸びて2〜3ヶ月に1回程度に減ってくる。
- 50歳前後:やがて1年以上月経がなくなり閉経に至る。
ただし、このような流れには個人差があり、順調に生理がきていたのにパタっと止まったきり閉経したという人もいます。ご自身の体の調子を見ることが一番大事ではないかと思います。
更年期障害と30代で起こる生理不順との違い

生理が不規則になってきたら、全てが更年期かというとそうではありません。上記で述べたように、月経(生理)周期の変化には、ある程度のパターンが見られることが多いです。短くなっていく方、長くなっていく方それぞれですが、大まかな方向性があることがほとんどです。
更年期以外にも生理不順が起こることがあります。いつも同じような日数で生理周期がきていると、1日でもずれると不安に感じてしまうかもしれませんが、多少予定日からずれることは正常範囲内であり、個人差も多いものです。
多いのは28−30日周期ですが、生理周期の正常範囲は25−38日とされています。

生理不順の原因には、更年期による自然な乱れと、先ほど述べた早発卵巣不全(早発閉経)以外にも下記のように様々なものがあります。
- 妊娠
- 過度なやせ・肥満
- ストレス
- 甲状腺の病気
- その他のホルモンの異常
早めに治療を行ったほうがいい病気が見つかる可能性もあるため、30代までに生理不順が気になってきた場合には、婦人科などを受診して一度検査をしておくことをおすすめします。
特に妊娠の可能性のある性交渉を行なっていた場合には、ぜひ妊娠検査をしましょう。
月経(生理)不順が体調に及ぼす影響とは
更年期になり女性ホルモンが減少することで、月経(生理)不順から自律神経にまで影響を及ぼすのはなぜなのでしょうか。結論から言いますと、発症メカニズムの詳細についてはまだ解明されていない点が多い、といえます。
更年期障害は、エストロゲンの低下によるホルモン的な要因と、精神的負荷・ストレスなどの心理的な要因等が複雑に絡み合って発症すると言われています。
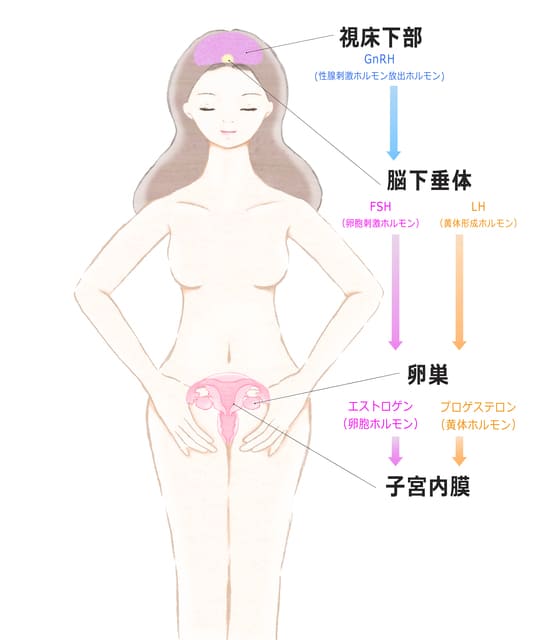
まず、女性ホルモンであるエストロゲンとその司令塔である脳の関係についておさらいしておきます。
会社などに例えると、脳の視床下部が本社、脳の下垂体が関東支部などのブロック本部、卵巣が各支店のような働きをしています。最終的な商品であるエストロゲンは卵巣で製造販売されており、ブロック本部から送られてくる指示(LH、FSHなどのゴナドトロピン)に基づいてエストロゲンが生成されます。ブロック本部はブロック本部で、本社からの指示(ゴナドトロピン放出ホルモン)に従って動いています。
本社(脳の視床下部)、ブロック本部(脳の下垂体)は常に支店(卵巣)の状況を見ています。エストロゲンという商品が余ってきた場合には、「ちょっと休んでくれたまえ」という風に本社→支部→支店へと指示が出て減産体制に入ります。このようなネガティブ・フィードバック機構によりホルモンは一定のバランスに保たれるのです。
更年期障害では、エストロゲンが現場で不足してくる状況になり、本社が焦って増産指示を出します。しかし、増産しろと言われても、卵巣という工場のライン自体が減ってきているため、なかなか増産できません。なかなかエストロゲンが増えないものですから、本社は「なにしてるんだ!しっかり作れ!」というふうに怒鳴り始めるのです。
視床下部は体温調節の中枢でもあり、脳は総合商社のようにいろいろな機能を持っています。このような脳の興奮状態が続くことで、エストロゲンの不足だけでなく、他の商品にも影響が出始めることにより、のぼせ、発汗、ほてり、ホットフラッシュなどの自律神経失調症状が生じると考えられています 1) 。
更年期障害の治療とは
更年期障害は原因として、身体的、心理的、社会的な要因が絡み合っていてとても複雑ですが、いくつかの症状は薬物療法で対処できる可能性があります。まずは生活習慣の改善や心理療法を試してみて、改善しない場合には薬物療法も行っていきます。
更年期障害の薬物療法は大きく3つに分けられます。
1. ホルモン補充療法(HRT)
更年期障害、閉経や卵巣摘出後のエストロゲン不足を補う目的でホルモンを投与する治療をホルモン補充療法と言います。エストロゲン単剤、またはエストロゲン・プロゲステロン合剤を症状に合わせて投与します。
ホルモン補充療法(HRT)は、ほてり、のぼせ、ホットフラッシュ、発汗などの血管拡張に関連する自律神経症状に特に効果的であり、また、その他の症状にも効果があることがわかっています。
2. 漢方薬
漢方薬は、一般に副作用が少ないことがメリットの一つで、当帰芍薬散、加味逍遙散、桂枝茯苓丸などが代表です。症状別に見ると咽頭症状、心悸亢進、めまいなどに漢方が有効とされています。
とくに加味逍遙散については、ホルモン補充療法(HRT)と比較してもホットフラッシュ、抑うつ、不安、睡眠に関してほぼ同等の効果が認められ、めまい、動悸に関しては加味逍遙散が優れていたとの報告もあります 9) 。

3. 向精神薬
気分が落ち込む、イライラする、不安、不眠、抑うつ症状などの精神症状が強く出る場合には、向精神薬を使用することもあります。選択的セロトニン再取り込み阻害剤(SSRI)やセロトニン・ノルアドレナリン再取り込み阻害剤(SNRI)などの抗うつ薬は、古くからの抗うつ薬よりも安全性に優れています。
その上、精神症状のみでなくホットフラッシュなどの症状にも有効であったとの報告 10) もあり、適切に使用すればとても効果的です。
薬物療法は、生活習慣の改善や心理療法、薬物療法などを組み合わせて使うことで更年期障害の症状を大いに改善できる可能性があります。ただ、副作用のリスクや、体の状態よっては使用できない治療法もありますので、一度婦人科でご相談することをおすすめします 11) 。
まとめ
今回は、更年期のホルモンの変化から、それに続く症状について説明してきました。また、更年期障害以外に生理不順を起こすものについても触れましたが参考にしていただければと思います。
年齢を重ねることに対してネガティブな感情をお持ちの方もいらっしゃるかもしれませんが、ホルモンバランスの変化も含めて日々変わりゆくご自身の体について見直してみてはいかがでしょうか。
更年期障害と一口に言っても状況は人それぞれですので、お困りの症状や不安があればお近くの婦人科へご相談ください。
参考文献
- New エッセンシャル産科学・婦人科学 第3版. 池ノ上ら編集. 医歯薬出版株式会社. 2004年.
- 女性医学ガイドブック更年期医療編. 2014年度版. 日本女性医学学会編. 金原出版. 2014年.
- 相良洋子ら. 女性ホルモン補充療法の再評価 6.いわゆる更年期障害に対するHRTの効果. 産科と婦人科. 8(41):1043-1049, 2003.
- 宮上景子ら. 最近の更年期障害の管理. 昭和学士会誌. 77(4):367-373, 2017. https://doi.org/10.14930/jshowaunivsoc.77.367
- 廣井正彦ら. 更年期障害に関する一般女性へのアンケート調査報告. 日産婦会誌. 49(11):433-439, 1997.
- 病気がみえる 〈vol.9〉 婦人科・乳腺外科 第4版. メディックメディア. 2018年.
- 石倉文平ら. 早発卵巣不全の病因、病態、治療に関する研究. 日産婦会雑誌. 64:1760-1765, 2012.
- Avis NE, et al. Duration of menopausal vasomotor symptoms over the menopause transition (Study of Women’s Health Across the Nation). JAMA Intern Med 175 (4):531–539, 2015. doi: 10.1001/jamainternmed.2014.8063.
- 樋口毅ら. 更年期障害の諸症状に対する加味逍遙散、ホルモン補充療法の効果比較 無作為割付研究の結果より. 日女性医会誌. 2012;20:305-312.
- Nelson HD, et al. Nonhormonal therapies for menopausal hot flashes : systematic review and meta-analysis. JAMA. 2006;295:2057-2071. doi: 10.1001/jama.295.17.2057.
- 産婦人科診療ガイドライン-婦人科外来編2020. 日本産婦人科学会/日本産婦人科医会編集. 2020年. http://www.jsog.or.jp/activity/pdf/gl_fujinka_2020.pdf


