院長の石川(産婦人科専門医)です。
子宮内膜症には、発症年齢のピークがありますが、若年女性から高齢女性まであらゆる年代に起こる病気です。また、生理がある限り症状は続くので、基本的に、治療は長期に渡ります。
病気の重症度だけではなく、年齢や妊娠希望の有無など、女性のライフステージに合わせて治療の組み立て方が変わり、それぞれの患者さんのその時の状態にあった治療を選択していきます。
子宮内膜症は慢性的に経過し、再発もしやすい病気です。治療は「手術をしたら終わり」というわけにはいかず、長いお付き合いになります。
 院長
院長ここでは子宮内膜症の治療について、具体的に解説していきましょう。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
子宮内膜症の治療
子宮内膜症の治療の目的は、
- 月経困難症、腹痛・骨盤などの痛みの緩和
- 不妊症に対する妊娠率の改善
- 卵巣チョコレート嚢胞の破裂、感染、癌化の予防
の3つです1) 。
これらの目標を達成し、生理の苦痛なく長く健康で生活できることを目指しています。
また、若い女性では将来の妊娠の可能性、高齢女性では卵巣チョコレート嚢胞の癌化の予防を特に注意する必要があります。女性のそれぞれのライフステージに合った治療の選択をしていくことが大切です。
治療は大きく、薬物療法と手術療法に分けられます。それぞれ細かく見ていきましょう。
薬物療法

薬物治療の中でも対症療法、ホルモン療法があります。
まず、対症療法である、鎮痛薬と漢方について解説していきます。
鎮痛剤は、NSAIDsが第一選択薬です。NSAIDsとは、非ステロイド性抗炎症薬(Non-Steroidal Anti-Inflammatory Drugs)の略です。NSAIDsは、アラキドン酸カスケードという体内の組織や臓器の調節などに関与している物質をつくる経路のうち、シクロオキシゲナーゼ(COX)という箇所を阻害することで、プロスタグランジンという物質の合成を抑制します。
プロスタグランジンの中でも、プロスタグランジンE2(PEG2)というものに、炎症を起こし、痛みを増強させる作用があります。NSAIDsは、主にプロスタグランジンE2(PEG2)の合成を抑えることで、鎮痛・解熱・抗炎症作用の薬剤として、さまざまな病気に使用されています2) 。
子宮内膜症の痛み、月経痛・生理痛も、実はこのプロスタグランジンの産生により起こるので、痛みを抑えるためにNSAIDsが効果的なのです。
漢方薬は、明確な科学的根拠やガイドラインなどでの積極的な推奨はありませんが、芍薬甘草湯、当帰芍薬散、加味逍遙散、桂枝茯苓丸、桃核承気湯、当帰建中湯などが症状緩和につながる、とされています3)4) 。
また、次に詳しくお伝えしますが、ホルモン療法で低エストロゲン症状(更年期症状のような症状)が出た場合、漢方薬で症状が緩和する可能性があります。ただ、漢方薬にも副作用がありますので、漢方医学に精通している医師による処方が望ましいでしょう。
NSAIDsにももちろん副作用があります。長期服薬で胃潰瘍などの粘膜障害や、腎障害に注意が必要です。また、NSAIDsも漢方薬も、基本的には症状を抑えるだけの治療(対症療法)であり、これだけでは子宮内膜症自体は進行してしまいます。子宮内膜症の20%ほどは、鎮痛剤でも痛みがよくならないことがわかっています4) 。
ホルモン療法
鎮痛剤で痛みのコントロールができない場合や、子宮内膜症が進行してきた場合には、ホルモン療法を行います。ホルモン療法の中でも、まずは、LEP製剤(低用量エストロゲン・プロゲスチン配合薬)かプロゲスチンが第一選択です。
LEP製剤というのはLow dose estrogen progestinの略で、低用量のエストロゲンとプロゲスチンという女性ホルモンの配合剤です。長期的に使用可能で、副作用も少ない薬剤です。一般的に避妊に使用されている低用量ピル(OC)と同じ成分のの薬剤です。
LEP製剤で血中のホルモンバランス的には妊娠した時のような状態になり(偽妊娠療法とも呼ばれます)、排卵と生理が止まるため、月経困難症の症状が改善します。
LEP製剤は、痛み抑制だけでなく、子宮内膜症の進行予防にも効果があります。鎮痛剤だけで長期に治療をするのではなく、月経困難症の早期段階でLEP製剤を使うことで子宮内膜症の進行を予防することができます。
保険適応されている薬としては、ルナベル®配合錠、ヤーズ®配合錠、ジェミーナ®配合錠などがあります。副作用は不正出血や吐き気などの症状がでることがありますが、多くは継続していくうちに次第に症状は軽減します。
重大な副作用としては、深部静脈血栓症があります。子宮内膜症治療には第一選択ですので、そのリスクと治療効果を天秤にかけて薬剤を選択することになります。
これらのリスクは主にエストロゲンの影響で起こりますが、最近はLEP製剤に含まれるエストロゲンの量を下げたものが開発されてきており、安全性がさらに高いと言われています5)。
続いて、プロゲスチンですが、こちらは黄体ホルモンのお薬です。薬剤名としてはデュファストン®とディナゲスト®が子宮内膜症に対して保険適応があります。子宮内膜症の治療薬としてはディナゲスト®が多く使用されています。
プロゲスチンもLEP製剤と同じく、長期的に使用が可能な薬剤です。プロゲスチンは視床下部-下垂体という中枢系と卵巣に直接作用し、排卵とエストロゲン分泌を抑制します。子宮内膜が増えないので、生理の痛みを抑えることができます。
また、プロゲスチンにも子宮内膜症の進行を抑える作用があり、卵巣チョコレート嚢胞の縮小効果も認められています。プロゲスチンの副作用には、不正性器出血があります。
多くの場合、自然に良くなりますが、貧血がある場合や大量に出る場合には、他の薬剤への切り替えなどが必要になります 。
LEP製剤、プロゲスチンが第一選択薬ですが、それでも制御できない強い痛みや病状進行がある場合、GnRHアゴニスト、ダナゾールが第二選択薬となります。
GnRHアゴニストは、視床下部-下垂体のGnRH受容体という部分にくっついて、中枢神経からの卵巣への指令を減らすことで、エストロゲン産生、分泌、排卵を抑えます。GnRHアゴニストは、生理痛、性行痛、排便痛などの痛みの抑制作用が最も強いとされています。
体内のホルモンの状態としては、閉経時に近い状態になるため、偽閉経療法とも呼ばれますが、更年期障害のようなほてり、肩こり、頭痛、骨密度の低下などが出ることがあります。
6ヶ月間使ったら、6ヶ月間休薬するなど、あまり長期使用ができないのが問題点です。
ダナゾール(ボンゾール®)は、アンドロゲン(男性ホルモン)というホルモン作用などにより偽閉経の状態を起こします。ホルモン療法では最も古い歴史がありますが、血栓症や肝機能障害などの副作用があります。
GnRHアゴニスト、ダナゾールは最近では副作用などの問題から使われる機会が少なくなってきています。
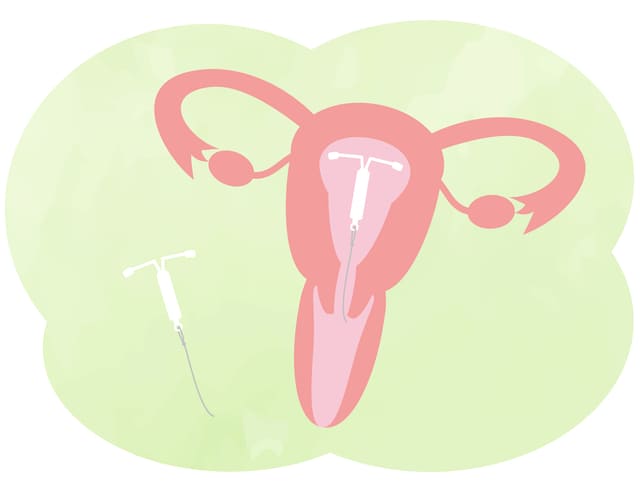
鎮痛剤の効果が乏しい場合、レボノルゲストレル放出子宮内システム(ミレーナ®52mg)が有効なことがあり、イギリスなどでは使用が推奨されています5) 。
レノボルゲストレルは黄体ホルモンで、子宮内にこのミレーナ®を留置することで、薬剤が放出され子宮内膜の増殖を抑えることができます。副作用としては、器具の抜け落ちや出血を起こすことがあります。

手術療法

子宮内膜症で骨盤周囲の癒着が強く症状が強い場合や、卵巣チョコレート嚢胞がある場合には、手術療法を考慮します。
他の病気の場合には、手術で病巣を取ると完治すると思いますが、子宮内膜症では手術で取れば終わりという治療ではなく、術後も長期的にフォローアップや薬剤治療の併用で再発予防をする必要があります。
手術は、腹腔鏡手術で行うことが多く、腹腔鏡のメリットとしては、傷が小さいため痛みが少なく、見た目としても大きな傷が残らないことがあげられます。入院期間が短く、学業や仕事への復帰が早くなります。
チョコレート嚢胞に対する手術では、嚢胞摘出術、嚢胞壁焼灼術があります。
嚢胞摘出術の場合、嚢胞が残らないので再発率が低く、手術による痛みの改善具合が高いとされています。
嚢胞壁焼灼術は、嚢胞内の古い血液などの内容物を吸引後、嚢胞壁を電気メスで焼灼します。子宮内膜症の場合、嚢胞以外にも臓器や骨盤周り、卵巣自体にも癒着があるので、そちらの癒着剥離をおこないます。
妊娠希望のある場合の治療

子宮内膜症の治療を行う上で、将来的に妊娠希望があるかどうか、何歳くらいに妊娠したいかなどが治療に大きく影響します。年齢、病状、希望、リスクなど合わせて治療を選択します。
具体的に見ていきましょう。
●将来的に妊娠希望があるが、今ではない場合
チョコレート嚢胞の摘出術を行うと、卵巣の予備機能が低下し、妊娠可能性が落ちるため、手術をさけることが望ましいとされています。
ただし、逆にチョコレート嚢胞があることで卵巣の予備能が低下してしまう、というパラドックスの問題もあります。また、チョコレート嚢胞を残して感染や破裂があった場合、それでも妊娠率は下がってしまいます。
まずは薬剤治療を行い、嚢胞のサイズ縮小をはかります。ある程度の大きさ(例えば6-7cmなど)や経過で増大傾向にある場合、痛みなどの症状がコントロールできない場合には手術を行うというのが現時点では最良とされています。
術後は再発予防のため、妊娠希望時期までホルモン療法を行い、妊娠時までにできるだけ病気の進行を防ぐことで、子宮内膜症性の不妊を予防します。
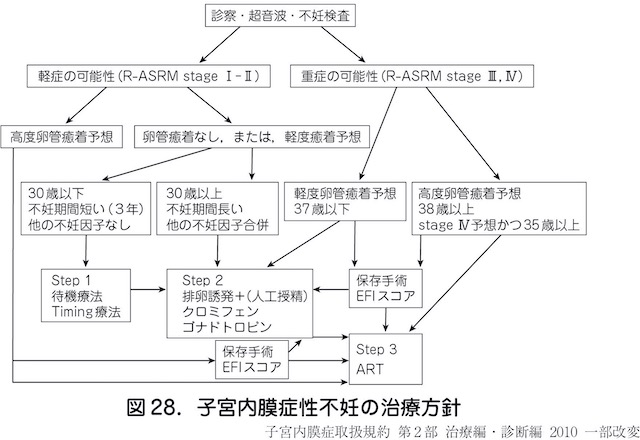
●すぐに妊娠希望がある場合
子宮内膜症の程度にもよりますが、一般的に30歳以下で不妊期間が短い場合には、まずは、step1の待機療法や排卵に合わせて性交を行うタイミング法を行います。
主に自然妊娠に近い形になります。病気がない場合の自然妊娠の可能性は15-20%くらいですが、子宮内膜症の場合には2~10%に低下しています。
そのため、step1の治療を一定の期間を行なっても妊娠しない場合には、step2の排卵誘発や人工授精などを併用し、step3の生殖補助医療(ART:体外受精、顕微受精、肺移植、ヒト卵子・胚凍結保存、凍結胚移植などの総称)というように、あまり時間をかけすぎずにstep upしていくのが良いとされています。
30-35歳では、step2からスタートしつつ、妊娠しなければ生殖補助医療(ART)を選択します。38歳以上や不妊期間が長い、本人の希望がある場合には、最初から生殖補助医療(ART)で妊娠率をあげるように治療を行うこともあります。
もちろん、医療費などのコストや採卵(膣から卵巣に針をさす)などで身体的な負担もありますので、それらも勘案し必要な方に不妊治療を行なっていく必要があります。
妊娠希望がすぐある場合には、一般的には手術は避けるべきとされています。ただ、痛みが強い場合やチョコレート嚢胞の大きさが7cm以上の場合には、破裂、感染、生殖補助医療(ART)の採卵時にリスクがあることなどから、手術を行うこともあります。
●妊娠希望が現在も将来的にもない場合
年齢が40代後半などの女性で、チョコレート嚢胞が大きい場合、破裂、感染に加え、癌化の可能性を考慮して手術を優先します。チョコレート嚢胞の合併がない場合には、痛みに対して薬物治療を行いますが、高齢の場合にホルモン療法の副作用としての乳癌や血栓症のリスクには注意が必要です。
通常は、閉経後に卵巣からのエストロゲン分泌が低下すると、子宮内膜症の症状や卵巣チョコレート嚢胞のサイズは縮小しますが、その経過を辿らない場合には積極的に手術を行い、卵巣癌化のリスクを下げるようにします。閉経後は薬剤治療の効果は限定的とされています。
子宮内膜症の治療後の注意点

子宮内膜症は生理がはじまってから閉経まで、ときには閉経後まで、発症のリスクがあります。手術を行なっても術後無治療での再発率は約35%と高く、治療を長く継続することが大切です。術後もホルモン療法を継続することで、再発リスクを下げることができます。
卵巣チョコレート嚢胞に対して手術を行う場合には、手術により術後の妊娠率が低下してしまうことも考慮しつつ、選択する必要があります。手術を行わず大きな卵巣チョコレート嚢胞を経過観察した場合は、卵巣癌の発生リスクがあります。
薬剤治療のみでも、手術のみでもうまくいきません。あらゆる治療で、女性のライフステージに合わせた治療を組み合わせて行く必要があります。

まとめ
子宮内膜症の治療方法についてご説明しました。
痛みや不妊、再発や癌化リスクなど、さまざまな問題があり、女性にとっては長い人生を共にしなければいけない病気の一つといえます。
治療一つとっても非常に複雑で、各個人に合わせた治療選択が必要となります。ぜひ産婦人科の主治医のもと、よく相談し、うまく付き合っていきましょう。
参考文献
- 日本産婦人科医会. 子宮内膜症性不妊への対応. https://www.jaog.or.jp/note/(4)子宮内膜症性不妊への対応/
- 日本ペインクリニック学会. NSAIDsとアセトアミノフェン. https://www.jspc.gr.jp/igakusei/igakusei_keynsaids.html
- 日本産婦人科医会. 子宮内膜症・子宮腺筋症 薬物療法. https://www.jaog.or.jp/note/(5)薬物療法/
- 産婦人科診療ガイドライン-婦人科外来編2020. 日本産婦人科学会/日本産婦人科医会編集. 2020年. http://www.jsog.or.jp/activity/pdf/gl_fujinka_2020.pdf
- OC・LEPガイドライン 2015年度版. 日本産科婦人科学会編. http://www.jsog.or.jp/news/pdf/CQ30-31.pdf