院長の石川(産婦人科専門医)です。
子宮体癌(子宮体がん)は、子宮に発生する悪性腫瘍の一つで、子宮の奥にある子宮体部と呼ばれる場所にできます。
最近、ワクチンなどで子宮頸がんの話題がマスコミで取り上げられることが多いので、子宮体がんより子宮頸癌のほうが見聞きしたことのある方が多いかもしれません。
しかし、子宮体がんの患者数は子宮頸がんよりも多く、2018年のデータで子宮頸がん10,978人に対して子宮体がんは17,089人と、婦人科癌の中でも最も多いがんです1) 。
子宮体がんは、女性ホルモンであるエストロゲンが過剰に分泌されることが、発症に関わっているといわれています。エストロゲンは、子宮内膜の発育を促す作用があります。エストロゲンが作用し、子宮内膜が厚くなり子宮体がんが発生すると考えられています。
エストロゲンが過剰になる原因には、どのようなものがあるのでしょうか?肥満と子宮体がんは関連があると言われていますが、本当なのでしょうか?
さらに、子宮体がんの一部はエストロゲンに関係なく発症するものもあるといわれていますが、どのようなものでしょうか。
今回、このような疑問に答える形で子宮体癌の原因や、子宮体癌の種類について解説します。少し複雑に感じる部分もありますが、できるだけ簡潔にまとめましたのでぜひごらんになってください。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
子宮体癌の症状と原因
まず、子宮とはどのようなものかについて説明します。
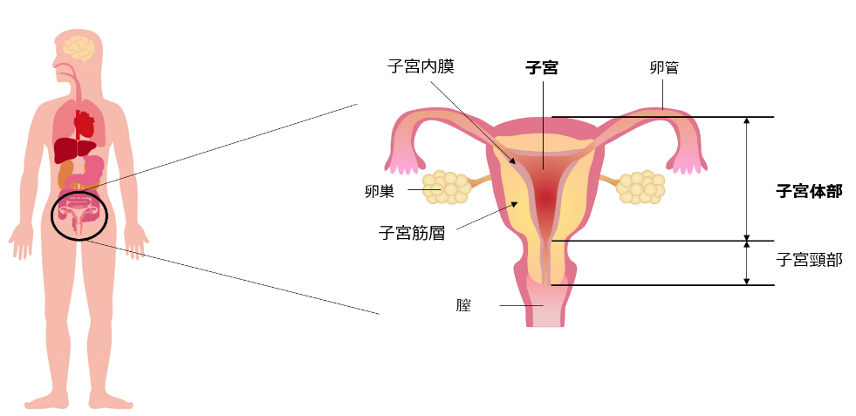
子宮は骨盤の中にあり、洋ナシを逆さまにしたような形をした臓器で、握りこぶしくらいの大きさです。
子宮の上部は左右の卵管につながり、下部は膣につながっています。子宮の外側は筋肉で覆われていて子宮筋層と呼ばれ、内側は膜で覆われて子宮内膜と呼ばれます。
子宮内膜は月経周期にともなって増殖し、妊娠しなければ剥離し、腟から排出されます。これが月経で、概ね4週間前後の間隔で訪れます。
子宮体がんは子宮内膜から発生します。そのため、子宮体がんは子宮内膜がんとも呼ばれることもあります。
子宮は子宮体部と子宮頸部の2つに分かれています。子宮体部は妊娠した際に胎児を育てるための臓器となります。
●子宮体癌の症状
子宮体癌で最も多い症状は、性器からの不正出血で患者さんの90%にみられます。不正出血は、月経以外のときに、性器から出血することをいいます。月経期間でない時や、閉経後に出血を認める時は注意が必要です。不正出血以外にも、褐色のおりものを認めることがあります。
その他の症状としては、排尿時の痛み、下腹部痛、性交時の痛みなどがあります。癌が進行した場合は、腹部膨満感があらわれることもあります。

●子宮体癌の分類
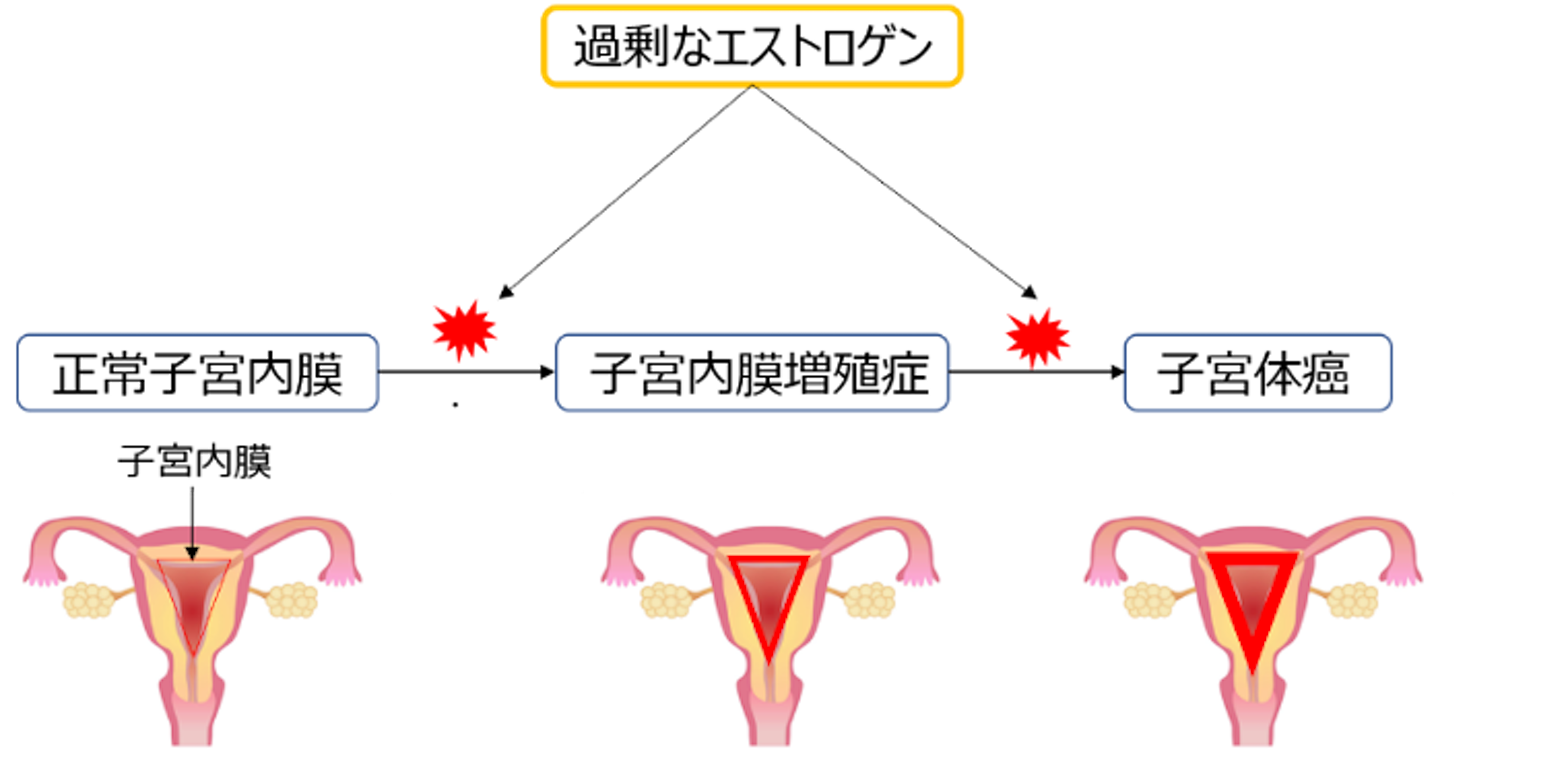
最近、子宮体がんは癌の発生要因や生物学的特徴によりⅠ型とⅡ型に分類されます。
Ⅰ型は、子宮体癌の7-8割を占め、エストロゲンの長期的な刺激が原因と考えられています。
エストロゲンによる刺激が長期間続くと、子宮内膜が増殖し、子宮内膜増殖症という前癌病変の状態になり、最終的に癌が発生することがあります。
I型は、閉経前後の女性に多く認め、癌の進行が比較的ゆっくりで、浸潤が少なくほかの臓器への転移も少ないとされています。そのため予後が比較的良好です。
Ⅱ型は、Ⅰ型よりも頻度が少なく、エストロゲンと関係なく発症するといわれています。Ⅰ型の子宮内膜増殖症のような前癌病変をきたすことは少ないとされています。
閉経後の高齢者に多く認め、萎縮した子宮内膜が発症に影響すると考えられています。悪性度が高く、進行も早いため、予後は不良とされています。
それぞれの特徴をまとめると以下のようになります。
| Ⅰ型 | Ⅱ型 | |
| エストロゲン依存性 | あり | なし |
| 頻度 | 7-8割 | 2-3割 |
| 好発年齢 | 若い人、閉経前後 | 閉経後 |
| 前癌病変 | 多い(子宮内膜増殖症) | 少ない |
| 病変の内膜から奥への浸潤 | 少ない | 多い |
| 他の臓器への転移 | 少ない | 多い |
| 悪性度 | 低い | 高い |
| 予後 | 良好 | 不良なことが多い |
エストロゲンが過剰になると子宮体癌が発生しやすい
子宮体がんには、Ⅰ型とⅡ型の2つに分類されるとお話ししましたが、子宮体がんの多くを占めるⅠ型の発症には、エストロゲンが深く関与しています。エストロゲンが過剰になると、子宮内膜が増殖し、子宮内膜増殖症という前癌病変の状態になり、最終的に癌が発生することがあります。
エストロゲンが過剰になるということはどのようなことなのでしょうか。
ここで、エストロゲンとプロゲステロンという2つの女性ホルモンの機能についてみていきましょう。
エストロゲンとプロゲステロンは、ともに卵巣から分泌され、それぞれ以下の働きがあります。
プロゲステロンは黄体ホルモンとも呼ばれます。
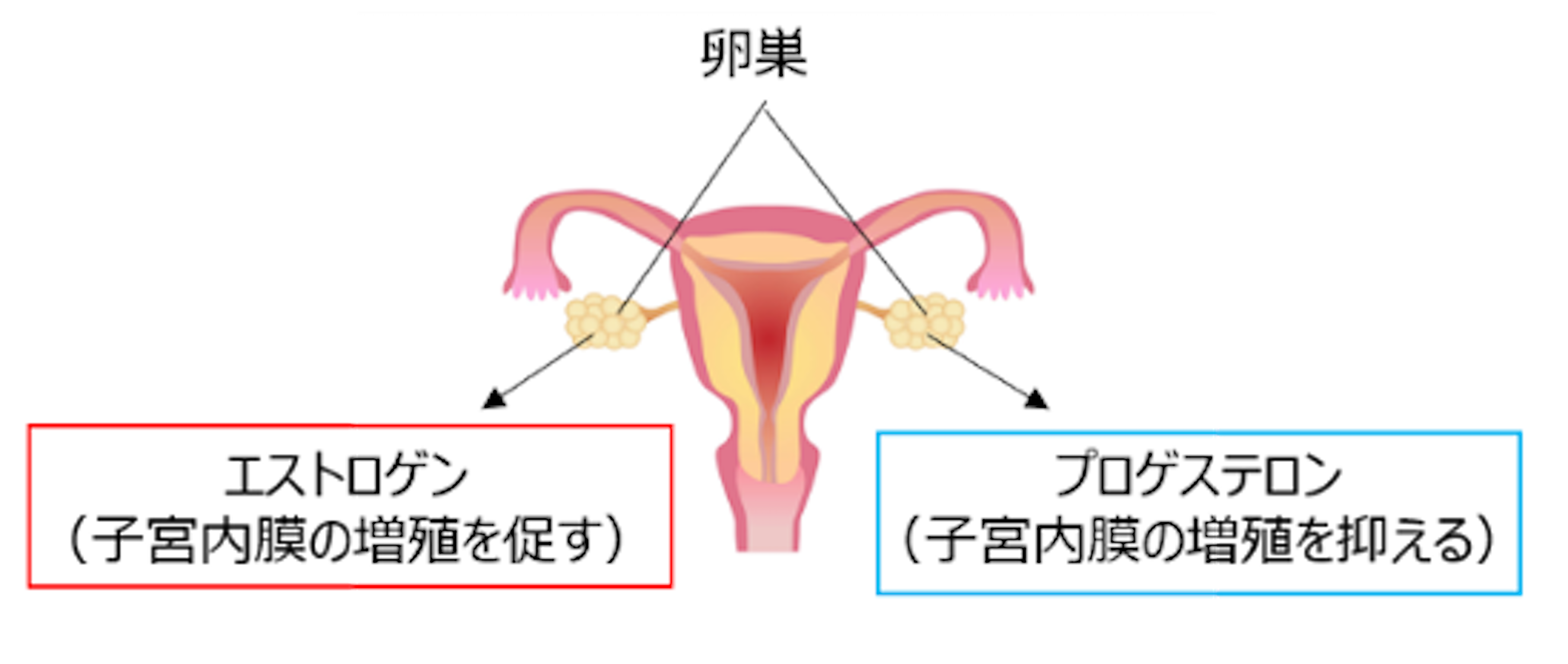
つまり、エストロゲンとプロゲステロンは、子宮内膜にとって逆の働きをするホルモンです。女性の体は、この2つのホルモンの分泌を調整することで、女性ホルモンのバランスをとっています。月経も2つのホルモンの微妙なバランスで定期的に起こっているのです。
しかし、卵巣から分泌される女性ホルモンのバランスが崩れ、プロゲステロンの分泌が減ってエストロゲンの割合が増加することがあります。これを「unopposed estrogen」といいます。
ここからは、エストロゲンが増加する病態はどのようなものがあるのかについて、お話します。
肥満

肥満が子宮体がんの発症リスクを上昇させることはよく言われますが、果たして本当でしょうか?
残念ながら、肥満は子宮体がんのリスク因子となります。肥満は脂肪細胞が増大していく状態であり、一見卵巣の女性ホルモンの状態とは直接関係ないように感じられます。
しかし、実は、エストロゲンは脂肪、特に内臓脂肪からも分泌されます。
少しこのメカニズムについて見ていきましょう。
男性だけでなく、女性においても副腎という臓器から男性ホルモンであるアンドロゲンが分泌されています。このアンドロゲンは、脂肪の中にあるアロマターゼという酵素によってエストロゲンに変換されます。
したがって、肥満の方(特に内臓脂肪が多い方)は、アロマターゼが多く、その結果エストロゲンが多く分泌されることになり、子宮体癌のリスクが上昇するのです。
実際の臨床データでも、成人の体格指数であるBMI(Body mass indexの略で25以上が肥満と判定されます)が5増えるごとに子宮体がんのリスクが上昇し、BMIが25以上の状態でも、同様にリスクが上昇するとされています2) 。
ですから、体重をコントロールすることは子宮体がんのリスクを下げることにもつながります。
糖尿病
糖尿病も子宮体がんのリスクファクターです。糖尿病の多くを占める2型糖尿病では、血糖を下げるインスリンの効きが悪くなってしまいます。その結果、血糖値を下げようとたくさんのインスリンが膵臓から分泌されます。この状態を高インスリン血症といいます。
肥満ほど直接的な因果関係は明らかになっていませんが、高インスリン血症がエストロゲンの分泌を促進すると考えられていたり、インスリンが子宮内膜の増殖に関与しているという報告もあります3) 。
エストロゲン製剤
更年期は、閉経前後合わせて10年の期間のことをいいます。この時期に更年期障害と呼ばれるさまざまな心身の不調が起こることがあり、主な原因はエストロゲンの急激な減少です。
更年期障害の治療に、ホルモン補充療法としてエストロゲンを補うことがあります。エストロゲン補充は更年期障害の症状を改善する効果がありますが、エストロゲンのみを使用すると子宮体癌の発生リスクとなってしまいます。
最近は、エストロゲン単独でなく、子宮内膜の増殖を抑制する黄体ホルモンを併用することで症状を改善しつつ、子宮体がんの発症率は上げない治療法が用いられています。
エストロゲン産生腫瘍
エストロゲンを体内でたくさん作ってしまうエストロゲン産生腫瘍も、もちろん子宮体がんのリスクとなります。エストロゲン産生腫瘍は卵巣腫瘍に多く認めます。
卵巣機能異常
卵巣機能異常は、卵巣が正常に機能しないため、月経周期が乱れたり、月経が来ないなどの症状が引き起こされる状態です。
通常の女性の月経周期では、卵胞が発育するとそこからエストロゲンの分泌量が増加します。その後排卵が起こって卵胞が黄体に変化します。黄体からはエストロゲンだけでなく、黄体ホルモン(プロゲステロンも放出されます。妊娠が成立しなかったら黄体が徐々に退縮して、子宮内膜が剥がれて月経に至ります。
卵巣機能異常(排卵障害)があると排卵が起こらず、黄体が形成されません。そのため、エストロゲンが持続的に分泌されます。結果的にエストロゲンにさらされる期間が長くなります。
卵巣機能異常を来たす病態として不妊、多嚢胞性卵巣症候群などがあります。
未経産、月経開始年齢が早いこと、閉経年齢が遅いこと

出産経験がないこと、月経開始年齢が早いこと、閉経年齢が遅いことも子宮体がんの発症リスクとなります。
これらは、女性の生涯において月経が生じる期間が長い状態です。そのため、子宮内膜がエストロゲンに晒される期間が長くなり、子宮体癌のリスクとなります。
リンチ症候群
リンチ症候群は、生まれながらに持っている遺伝子の変化が原因で、癌を発症しやすい体質の遺伝性の病気です。なりやすい癌として、大腸がんや子宮体がんがあります。子宮体がんは閉経前後の年齢で発症することが多いですが、リンチ症候群では比較的早く発症すると言われています。
リンチ症候群の遺伝子変化を持つ方は、80%の人が生涯の間に大腸がんを発症し、女性は20-60%の人が子宮体癌を発症するとされています4) 。
子宮体がんの組織分類(専門的な内容です)

子宮体癌は、内部の組織の性質によって分類されています(組織分類といいます)。
組織分類は大きく分けて、類内膜癌(るいないまくがん)と非類内膜癌の2つに分類されます。
非類内膜癌には漿液性癌、明細胞癌、そして稀ではありますが粘液性癌、神経内分泌腫瘍、未分化癌、混合癌があります。
まず全体の概要として類内膜癌は子宮体癌の中で最も多く、約8割を占めます。癌の発症にエストロゲンが関与しています。予後は良好なことが多いです。
一方、非類内膜癌はエストロゲンが関与しない発症形式で頻度は少ないのですが、予後は不良なことが多いタイプです。非類内膜癌の中で漿液性癌や明細胞癌が多く、それ以外は非常に稀です。
具体的な頻度を挙げますと、類内膜癌:84.5%、漿液性癌:4.0%、明細胞癌:2.3%、粘液性癌0.6%、その他/不明:8.7%と報告されています5) 。
今回細かくお話するとかなり複雑になってしまうので、頻度の多い類内膜癌を中心に解説し、その他の癌については簡潔に説明していきます。
類内膜癌
類内膜癌(るいないまくがん)は、子宮体癌の中で最も多いタイプの癌で、全体の約8割を占めます。類内膜癌はエストロゲンが癌の発症に関与すると言われ、子宮体癌の分類の中でⅠ型に多く見られます。内部の構造によって、Grade(グレード)が3つに分けられ、数字が大きくなるほど悪性度が高くなります。
| Grade (G) | 充実性増殖をする部分の割合 | 予後 |
| G1 (高分化型) | 5%以下 | 良 |
| G2 (中分化型) | 5-50% | 良〜不良 |
| G3 (低分化型) | 50%を超える | 不良 |
漿液性癌
非類内膜癌の中では頻度の多いタイプで、顕微鏡でみると高度な異型を示す癌細胞が複雑な乳頭状や管状構造を認めるのが特徴とされています。
※異型:正常の細胞と比較して形態的異常の度合いがどれほど強いかという意味です。高度な異型ということは、細胞の形がとても異常であるということです。
明細胞癌
非類内膜癌の中で漿液性癌の次に多いタイプで、グリコーゲンが多く含まれた淡明な細胞質を持つ明細胞を有するのが特徴です。
粘液性癌
その名の通り、粘液を産生する癌細胞を有するタイプで、粘液を産生する細胞が半分以上占める癌を粘液性癌と呼びます。類内膜癌と併存していることも多いことが特徴です。
神経内分泌腫瘍
子宮内膜癌の1%未満と非常にまれなタイプの癌です。神経内分泌細胞へと分化する癌細胞を認めるのが特徴です。
※神経内分泌細胞:ホルモンやホルモンに似た物質を分泌する細胞のことをいいます。
未分化癌
癌細胞の分化の特徴がなく(どのような働きをもっているのかわからない)、細胞として未熟な状態にある癌細胞を有するものです。
一見未熟であるため、悪性度は低いイメージを持つ方もいるかもしれませんが、むしろ逆で、悪性度が高く活発に増殖する傾向があります。
混合癌
複数の癌細胞が混在するタイプです。類内膜癌と漿液性癌からなる混合癌が最も多いとされています6)。
エストロゲン依存性のあるⅠ型は予後良好な類内膜癌がほとんどで、エストロゲン非依存性のⅡ型は予後不良な非類内膜癌が多いということを押さえていただければと思います。
類内膜癌と類内膜腺癌の違いは?

子宮体癌をインターネットや書籍で調べると、子宮体癌の分類で類内膜癌と書いてあったり、類内膜腺癌と書かれていたりするのを見かけたことがあるかもしれません。この2つの言葉は同じものなのか、それとも違うものなのか理解していないと混乱するのでここでお伝えします。
結論から申しますと、両者は同じと考えてもらって問題ありません。従来の分類では、類内膜腺癌と記載あされていたのですが、最近の分類では腺癌ではなく癌と表記されるようになりました。
他の子宮体癌のタイプについても同様で、
- 漿液性腺癌→漿液性癌
- 明細胞腺癌→明細胞癌
- 粘液性腺癌→粘液性癌
となります。
ひらがなの「がん」、漢字の「癌」、そして「腫瘍」はどのように使い分けているの?
がんの事をインターネットで調べると「腫瘍」、「がん」、「癌」と3つの言葉を見かけることが多いかと思います。サイトや書籍によって異なるのでどれが正しいのか、どのように使い分けているのか気になりますよね。
時に混乱してしまうこともあるので、ここで用語について整理します。
厳密に定義するのであれば「がん」は悪性腫瘍全体の事を指し、「癌」は上皮細胞から発生する悪性腫瘍のみを指しますが、一般的には「がん」=「癌」と捉えていただいて構いません。
余談ですが、上皮細胞から発生する癌は子宮体癌、卵巣癌、乳癌、肺癌、胃癌など皆さんがイメージするような癌です。
腫瘍は体の中にできた細胞のかたまりのことをいいます。悪性腫瘍は腫瘍のうち、秩序なく増殖し、周囲へ浸潤したり、体のいろいろな所へ転移するものを指します。
子宮内膜症と子宮内膜増殖症は違うの?

今回のお話で触れた子宮体癌の前癌病変の状態である子宮内膜増殖症ですが、似たような名前の子宮内膜症という病気があります。この2つは同じ病気もしくは似たような病気なのでしょうか。たまに質問を受ける内容ですので解説していきます。
子宮内膜症と子宮内膜増殖症は全く別の病気です。子宮内膜に似た組織が何らかの原因によって本来あるべき子宮の内側以外の場所で発生し、発育する病気を子宮内膜症といいます。
子宮内膜症は、女性ホルモンの影響で月経周期に応じて内膜が増殖し、剥がれます。正常の子宮内膜であれば月経血として排泄されますが、子宮内膜以外だと排泄されず貯まってしまったり、周囲の組織と癒着して痛みの原因となります。また、不妊症の原因にもなったりします。
発症しやすい年齢は20-30代の女性で、子宮体癌とは異なります。症状も子宮体癌では不正性器出血ですが、子宮内膜症は痛みと不妊が主な症状です。

まとめ
今回子宮体癌の分類や原因、組織分類について説明しました。子宮体癌の多くはエストロゲンが原因であることが多く、エストロゲンが過剰になる病態は多岐に渡ります。
それ以外にもさまざまなタイプの子宮体癌もあり、その予後も大きく異なります。
今回のお話で子宮体癌の原因や分類について少しでも整理、理解くだされば幸いです。
参考文献
- 国立がん研究センター: がん情報サービス https://ganjoho.jp/public/cancer/corpus_uteri/patients.html
- Zhang Y, et al. Overweight obesity and endometrial cancer risk:results from a systematic review and meta-analysis. Int J Biol Markers 29(1):e21-29, 2014. doi: 10.5301/jbm.5000047.
- 竹原 和宏. 子宮体癌の発症リスク. 日本臨床 76:373-377, 2018.
- Aarnio M, et al. Cancer risk in mutation carriers of DNA-mismatch-repair genes. Int J Cancer 81(2): 214-218, 1999. doi: 10.1002/(sici)1097-0215(19990412)81:2<214::aid-ijc8>3.0.co;2-l.
- Shigeta S, et al. Assessing the effect of guideline introduction on clinical practice and outcome in patients with endometrial cancer in Japan:a project of the Japan Society of Gynecologic Oncology(JSGO) guideline evaluation committee. J Gynecol Oncol 2017;28(6):e76. doi: 10.3802/jgo.2017.28.e76.
- 子宮体癌取扱い・規約[病理編] 第4版, 日本産科婦人科学会 日本病理学会. 金原出版, 2017年

