院長の石川(産婦人科専門医)です。
皆さんは、子宮頸がんが女性だけではなく、男性の健康管理の上でも大切であることはご存じでしょうか?
子宮頸がんという病気は、ほとんどがヒトパピローマウイルス(以下、HPV)というウイルスへの感染が関与しています。子宮は女性にしかないのに、なぜ男性も関係があるといえるのでしょうか?
HPVはウイルスですから、女性だけではなく男性にも感染します。はたして、男性はHPVに感染しても問題ないのでしょうか?
 院長
院長今回は、子宮頸がん・HPVを題材に、男性にもぜひ考えていただきたい、子宮頸がんの原因について解説していきます。
この記事の執筆者

石川 聡司
(新さっぽろウィメンズ ヘルス&ビューティークリニック 院長)
北海道大学医学部卒業後、北海道大学病院、帯広厚生病院など地域の中核病院に勤務。品川美容外科にて美容外科医として3年間の研鑽を積み、2021年に婦人科・美容外科を併設した当院を開業。
婦人科全般の診療のほか、美容医療では美肌治療、美容整形をはじめ脱毛・アートメイクなど幅広く対応する。
子宮頸がん(子宮頸癌)とは若い世代の女性が発症しやすい悪性腫瘍
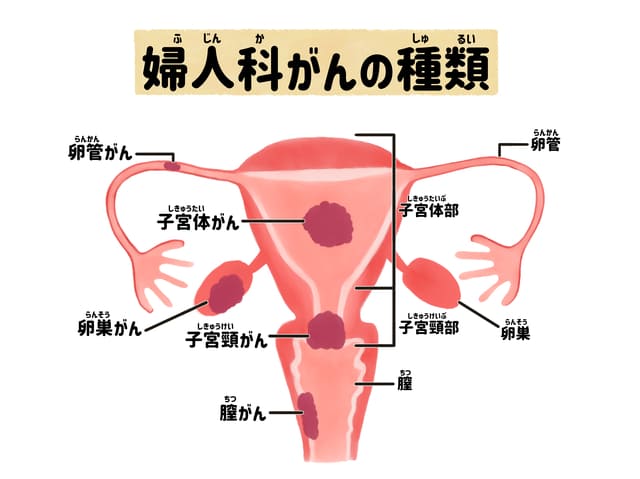
子宮頸がんは、40代の女性に発症のピークがあります。近年は、10代後半〜20代の若い世代の子宮頸がん発症率が増加しています。
これは、初めてsexをする年齢が低下してきていることと関係があります。子宮頸がんは、初期には全く症状がなく、症状が出て気がつく頃には進行してしまっていることがほとんどです。
運が良ければ広汎子宮全摘術(産婦人科の手術の中でも難易度の高く、患者さんへの負担も大きな子宮をとる手術)や、放射線と抗がん剤を組み合わせた治療を行うことができますが、進行してしまうと「どんなに若く元気な方でも」命を落とす病気となってしまいます。
そのため、早期発見・早期治療が重要であり、20代以降の女性は、お住まいの自治体で「子宮頸がん検診」を受けることができます。
子宮頸がんは、女性が若くして亡くなる可能性のある病気であり、検診やワクチンなどの一般女性への認知が急務となっています。
原因は、男女ともに感染するリスクがあるHPV(ヒトパピローマウイルス)の感染
子宮頸がんの原因は、ごく一部のかなり稀なタイプを除き、ほぼ全てでヒトパピローマウイルス(HPV)の感染が原因と知られています。
これは、医師の中では「周知の事実」です。
子宮頸がんからHPVのDNAを発見した功績1, 2) で、ドイツがん研究センター元総長のHarald zur Hausen博士が、2008年にノーベル医学生理学賞を受賞しました。
この発見を機にHPVワクチンが開発され、多くの国でHPVワクチンの接種が行われています。
HPVは子宮頸がんだけでなく、以下のような癌の発症にも関与しています3) 。
- 肛門がん
- 外陰がん
- 膣がん
- 陰茎がん
- 中咽頭がん
- 口腔がん
つまり、外陰がんと膣がん以外は、男性も罹患する可能性のある病気であるということです。
HPVの種類はたくさんあるが、リスクの高いHPVには要注意
HPVは100種類以上のタイプがあることが知られており、皮膚に感染するもの(皮膚型)と、性器・粘膜に感染するもの(粘膜・性器型)があります。
数が多いので番号で区別しており、HPV○など、○の部分に数字を入れて呼んでいます。
HPVを癌になりやすいかどうかで分類したものが、ハイリスクHPVとローリスクHPVの分類法です。
具体的には、HPV16や18などが癌に関連が深い(癌になりやすい)ハイリスク型に分類されます。
ハイリスクHPVに分類されるものはHPV16、18のほかにも、31、33、35、39、45、51、52、56、58、59、68などがあります。
HPV6、11は癌との関連はありませんが、尖圭コンジローマの原因となるため、4価、9価のワクチンでの予防対象となっています。
予防するには男女ともにワクチン接種が必要
HPVは感染してしまうと、治療薬というものが現時点では存在しません。
多くは、自身の免疫で体の中から排除することができますが、運悪く持続感染してしまうと、子宮頸がんをはじめとしたさまざまな病気の原因になります。
HPVの治療薬はありませんが、感染を予防するための「ワクチン」は開発されています。
日本では、積極的な予防接種の勧奨が差し控えられているという、世界的には恥ずべき状況が長く続いていましたが、2022年4月から個別接種の対象として、予防接種法に基づいた市町村での接種が再開しています。
HPVワクチンのHPVの感染を予防する効果や、子宮頸がんの前がん病変を予防する効果は、海外で広く示されています4-6) 。
特に、ハイリスクHPVの中で最も代表的でリスクの高いHPV16とHPV18の感染や、それに起因する前がん病変については、性交渉開始前に接種すればほぼ100%の予防効果が得られることが示されています。
効果持続期間については、この次の項目で説明する2価ワクチンでは最長9.4年間7) 、4価ワクチンでは12年間8) の前がん病変予防効果が示されています。
先ほどから「前がん病変」という言葉を多用していますが、これは子宮頸がんになる前の段階の状態を指しています。
実際に子宮頸がんになるには、ほとんどの場合、この前がん病変というステップを踏みます。
この前がん病変から癌に進行するには数年間かかりますが、前がん病変になることをワクチンで防いでいるため、子宮頸がんにもなりにくくなっているといえます。
がん自体についても、フィンランドから、子宮頸がんだけでなく外陰がんや口腔咽頭がんなどのHPVに関連する癌の罹患率が減少したという報告が出ています9) 。
オーストラリアでは、2007年から12-13歳の女子、2013年からは女子に加えて男子にも学校でHPVワクチンの接種が行われています。
このワクチン接種プログラムを導入後、オーストラリアでは12-24歳の女性のHPV罹患率が減少しただけでなく、接種していない人の感染率も低下していることから、集団免疫が働いている可能性もあります10) 。
また、同じHPV関連の病気である尖圭コンジローマの予防にも効果的であるということも多数報告があります。
男子への接種の意義も、男性におけるHPV関連がん(中咽頭がんなど)の減少という直接的効果に加えて、女子への接種が必ずしも高くない地域では、男子にも接種することで女性のHPV感染予防の上乗せ効果が期待できると報告されています。
これらの有効性のデータは海外だけでなく、国内からも報告が上がってきています11 , 12) 。
ワクチンの推奨年齢は若年女性ですが、男性も検討しましょう

HPVワクチンの定期予防接種の対象年齢は、小学校6年生から高校1年生までの女子です。
HPVは性交渉により感染するため、はじめての性交渉よりも前に接種するのが最も有効です。
しかし、性交渉の経験がすでにある人でも、HPVには複数の型が存在しますから、HPVワクチンを接種することで、ワクチンでカバーしている型の接種後の新たな感染を防ぐことができます。
アメリカの疾病対策予防センター(Centers for Disease Control and Prevention: CDC)は、26歳まではHPVワクチン接種を推奨しています。
27歳以上については、それぞれの性的活動によっての判断になります。
HPVワクチンを接種すると、接種後の新たなHPV感染を防ぐことができます。27歳を過ぎていても、新しいパートナーができる可能性がある場合、接種をする方が良いのではないかと考えられています。
高校2年生以上の女子や男子は、定期接種の対象ではないため自費での接種となります。男性の推奨年齢も基本的には女性と同じと考えて良いでしょう。
HPVワクチンの種類も改良が続いている
現在、日本では3種類のHPVワクチンが承認されています。
- HPV16と18をカバーする、2価ワクチンの「サーバリックス」
- HPV6、11、16、18をカバーする、4価ワクチンの「ガーダシル」
- HPV6、11、16、18、31、33、45、52、58をカバーする、9価ワクチンの「シルガード9」
の3種類です。
このうち、現時点で定期接種の対象となっているのは、2価ワクチンと4価ワクチンの2種類ですが、9価ワクチンも現在承認に向けた作業が行われています。
2価と4価のワクチンですが、尖圭コンジローマの原因となるHPV6、11が含まれるかどうかが違いとなっています。(9価のワクチンにもHPV6、11は含まれています。)
HPVの中で子宮頸がんのリスクが高いのは、圧倒的にHPV16と18のため、2価ワクチンでも十分な効果が得られます。
このため、すでに2価ワクチンを接種済みの方が4価や9価のワクチンを追加接種する有効性はまだ科学的には示されていません。
ただ、今後ワクチン接種を考える際には、4価や9価ワクチンを接種することがメジャーになると考えられています。
世界的にHPVワクチンの接種は推奨されています
HPVワクチンは現在110カ国で公的接種に位置付けられ、英国やオーストラリア等の接種率は8割に達しています。
オーストラリアでは、子宮頸がんは2020年代には希少がんになる、とまで予測されているほどの高い予防効果を示した報告もあります。
日本でも2013年4月に定期接種化されましたが、接種後に身体の広範囲で痛みが続くなどの「多様な症状」が報告されました。いわゆる副反応報道です。
このため、日本では2013年6月に厚生労働省から積極的な接種勧奨が、一時差し止められる事態に発展しています。
これらの「多様な症状」は、後の検討でHPVワクチンとの因果関係がないことが示され、接種のメリットがデメリットを明らかに上回ることが、国内外から再三指摘されていました。
世界保健機関WHOからも日本を名指しで警告されるほど、ワクチン接種率が低いことは問題視されていましたが、2022年4月ついに日本でも積極的な接種勧奨が再開されました。
問題となった「多様な症状」の内訳は、失神・意識レベルの低下、発熱、過敏症、アナフィラキシー、浮動性めまい、複合性局所疼痛症候群、注射による四肢の運動障害、けいれんなどです。
これらの多くは、他の予防接種でも発生するもので、特に後遺症などは残りません。
例えば、HPVワクチンは接種により、注射部位の一時的な痛み・腫れなどの局所症状は約8割の方に生じるとされていますが、この症状は“一時的なもの”です。
注射そのものの痛みや、恐怖のために失神(迷走神経反射)を起こした事例が報告されていますが、これは通常の注射等でもよくみられるものです。接種後30分安静にするなどで防ぐことが可能です。
他の症状についても、2016年12月に厚生労働省研究班の全国疫学調査の結果が報告され、HPVワクチン接種歴のない女子でも、HPVワクチン接種歴のある女子に報告されている症状と同様の「多様な症状」を呈する人が一定数存在することが判明しました。
つまり、「多様な症状」がHPVワクチン接種後に特有の症状ではないということです。
HPVワクチンの安全性は、これまでの多くの研究から、問題ないことがはっきりと示されています。
HPVワクチン接種後にお困りの症状がある方へ
ワクチン接種後に何かしらの症状でお困りの方のための窓口も用意されています。
もしも不安なことがある場合には、遠慮せずお近くの医療機関に頼っていただければと思います。
HPVワクチンは、安全性が高く、子宮頸がんをはじめとした命を脅かす病気を予防する効果が非常に高い、画期的なワクチンです。
ただ、どうしても、これまでの報道などから恐怖心を拭えない方がいることも事実です。
もしかしたら、稀な副作用に苦しんでいる方もいらっしゃるかもしれません。
今後は、HPVワクチンを接種するのが当たり前の社会を目指すとともに、このような思春期に多いとされる「多様な症状」を呈する患者さんに対しては、複数の診療科の専門家が連携して適切な治療にあたり、しっかり支えていくことが重要だと思っています。
まとめ
いかがだったでしょうか?
最近はコロナワクチンなど、何かとワクチンや副反応・副作用について耳にする機会も多く、HPVワクチンについても様々な印象を持った方がいるのではないかと思います。
HPVワクチンは、安全で有効性の高いワクチンです。
海外では当たり前のように予防接種が行われており、今後は日本でも当たり前になるはずです。
この事実は、女性だけでなく、男性にも言えることです。
子宮頸がんは、これまで多くの若い女性の命を奪い、人々の人生を狂わせてきた恐ろしい病気です。
決して女性だけの問題ではありません。男性の方にもぜひ積極的にHPVワクチンの予防接種を考えていただければと思います。
みなさんがHPVワクチンについて正しい知識を得て、子宮頸がんという病気が過去のものとなる日を心待ちにしています。
参考文献
- Boshart M, et al. A new type of papillomavirus DNA, its presence in genital cancer biopsies and in cell lines derived from cervical cancer. Embo j. 3(5):1151-1157, 1984. doi: 10.1002/j.1460-2075.1984.tb01944.x.
- Dürst M, et al. A papillomavirus DNA from a cervical carcinoma and its prevalence in cancer biopsy samples from different geographic regions. Proc Natl Acad Sci U S A. 80(12):3812-3815, 1983. doi: 10.1073/pnas.80.12.3812.
- Parkin DM. The global health burden of infection-associated cancers in the year 2002. Int J Cancer. 118(12):3030-3044, 2006. doi: 10.1002/ijc.21731.
- Harper DM, et al. HPV vaccines – A review of the first decade. Gynecol Oncol. 146(1):196-204, 2017. doi: 10.1016/j.ygyno.2017.04.004.
- Di Mario S,et al. Overall efficacy of HPV-16/18 AS04-adjuvanted vaccine. Lancet Oncol. 2012;13(2):e50; author reply e50. doi: 10.1016/S1470-2045(12)70054-2.
- Dillner J, et al. Four year efficacy of prophylactic human papillomavirus quadrivalent vaccine against low grade cervical, vulvar, and vaginal intraepithelial neoplasia and anogenital warts: randomised controlled trial. Bmj. 341:c3493, 2010. doi: 10.1136/bmj.c3493.
- Naud PS, et al. Sustained efficacy, immunogenicity, and safety of the HPV-16/18 AS04-adjuvanted vaccine: final analysis of a long-term follow-up study up to 9.4 years post-vaccination. Hum Vaccin Immunother. 10(8):2147-2162, 2014. doi: 10.4161/hv.29532.
- Kjaer SK, et al. A 12-Year Follow-up on the Long-Term Effectiveness of the Quadrivalent Human Papillomavirus Vaccine in 4 Nordic Countries. Clin Infect Dis. 66(3):339-345, 2018. doi: 10.1093/cid/cix797.
- Luostarinen T, et al. Vaccination protects against invasive HPV-associated cancers. Int J Cancer. 142(10):2186-2187, 2018. doi: 10.1002/ijc.31231. Epub 2018 Jan 4.
- Tabrizi SN, et al. Assessment of herd immunity and cross-protection after a human papillomavirus vaccination programme in Australia: a repeat cross-sectional study. Lancet Infect Dis. 14(10):958-966, 2014. doi: 10.1016/S1473-3099(14)70841-2.Epub 2014 Aug 5.
- Tanaka H, et al. Preventive effect of human papillomavirus vaccination on the development of uterine cervical lesions in young Japanese women. J Obstet Gynaecol Res. 43(10):1597-1601, 2017. doi: 10.1111/jog.13419. Epub 2017 Jul 14.
- Ozawa N, et al. Lower Incidence of Cervical Intraepithelial Neoplasia among Young Women with Human Papillomavirus Vaccination in Miyagi, Japan. Tohoku J Exp Med. 243(4):329-334, 2017. doi: 10.1620/tjem.243.329.

